- 家庭の医学 -
よく見られる子どもの病気
マイコプラズマ感染症・肺炎
マイコプラズマ感染症は4年周期の流行があることが知られていますが、最近はむしろ一年のある時期に地域的な小さな流行が起こっている印象があります。
ひとりマイコプラズマ感染症で来院されると、次々と同じ病気で来られることがあります。
マイコプラズマ感染症
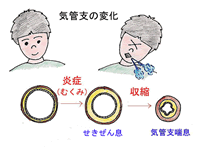
マイコプラズマ感染症は、身近な病気でありながらふだん使用される抗生物質が効かないために、うっかり見逃すといつまでたっても治らないばかりでなく、最後には肺炎を起こして入院が必要になってしまいます。
両親だけでなく、医師にとってもまことにやっかいな、悩み多い病気です。(図1)

マイコプラズマ感染症は保育所や学校、家庭などで主に飛沫感染で起こり、2,3週間の潜伏期間のあとに発症してきます。
マイコプラズマ感染症の初発症状は 頑固なせきです。診療所に来られたときにすでに胸部レントゲンで典型的な肺炎を示していることもありますが、頑固なせき だけの初期に正確な診断を下すことは困難を伴います。
子どもの場合には比較的発熱を伴いやすいのですが、はじめの時期は高熱が一日中持続するよりは一日の中でときどき発熱することが多いようです。
せきのかぜとして治療していくうちに、高熱が持続するようになり胸部レントゲンでさまざまな肺炎像を示してきます。
マイコプラズマ肺炎
(写真1,2)
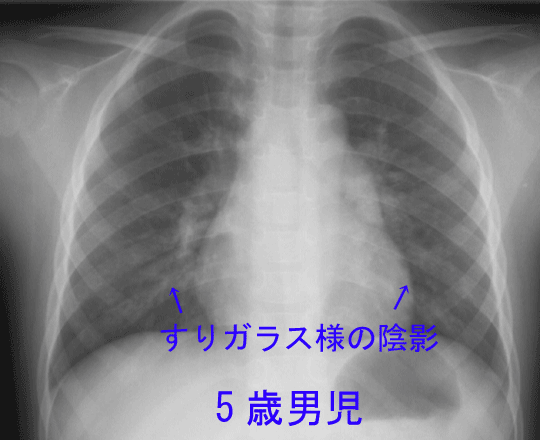
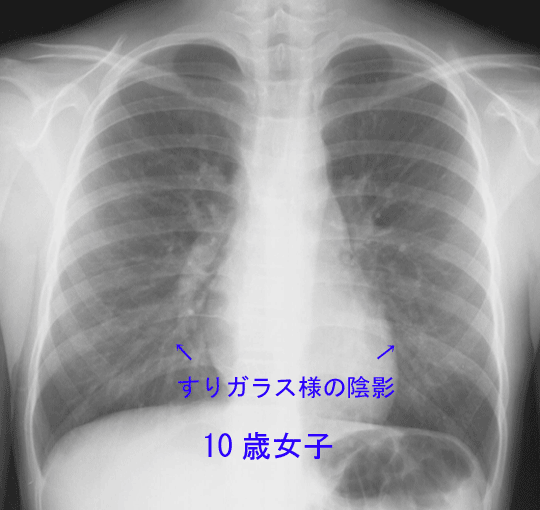
マイコプラズマ肺炎のレントゲンはすりガラスにたとえられる薄い影が特徴とされますが、むしろさまざまな肺炎像を示すことが多く、一般の細菌性肺炎と区別ができないことも多くあります。
一般の診療所では子どもがレントゲンで肺炎を示した時点で病院に紹介することとなり、後味の悪い結果となってしまいます。
血液検査での診断はさらに困難で、マイコプラズマ肺炎では強い炎症所見が出ないことが特徴になっているくらいです。
血清抗体価も遅れて上昇するために、早期の診断には役立ちにくいと思われます。
しかも子どもの注射は恐怖心を植えつけることになりかねず、躊躇せざるをえません。
マイコプラズマと抗生物質
かぜがこじれて細菌による二次感染を起こした場合、一般的にはペニシリン系やセフェム系と呼ばれる抗生物質を使用します。
マイコプラズマ感染症に対してはこれらの抗生物質は効果がなく、他の種類の抗生物質が必要となります(マクロライド系、テトラサイクリン系)。
抗生物質の点滴も一般にはセフェム系の薬剤を使用するために、あまり有効ではありません。
はじめはかぜとして治療を開始しても、途中経過からマイコプラズマ感染症が疑われるようなら、抗生物質を変更していく柔軟な対応が必要です。
大人のマイコプラズマ感染症
大人のマイコプラズマ感染症は子どもと同様に比較的短期間に病像ができあがっていくこともありますが、逆に非常に長い経過をとることがあります。
子どもから大人に感染するものと推測されますが、自覚症状もあいまいで、微熱と倦怠感、せきが長期間続くことがあります。
やがて発熱が目立つようになりますが、一日中高熱が続くことは少なく、一日決まった時間になると38度から39度の発熱を生じるようになります。
長い間たって急に難聴を生じて受診された例や、一ヶ月前に肺炎で治療されていたにもかかわらず、再発して受診された例などがありました。
マイコプラズマ感染症と診断されても、完全に治るまでに2,3週間の投薬が必要なこともあり、ふつうよりも長めに内服していた方が安全です。