日常外来診療に基づいた総合内科のアプローチ
-- 臨床研修医のために --
急性冠症候群 ACS の心電図読み方のコツ
不安定狭心症と急性心筋梗塞は臨床的には一連の流れの中にあり、あわせて急性冠症候群ACSと呼ばれます。ACSの心電図所見は、ST降下/上昇とそれに伴うT変化で、慣れると心電図診断は比較的簡単です。
ここでは責任冠動脈の部位診断のため、心電図の重要な所見についてまとめることにします。
ACS症例で、aVR誘導のST上昇を認めた場合は、左主幹部や多枝病変を疑います
ACSでは一般的にST低下は虚血責任冠動脈にかかわらずV4〜V6誘導を中心に認めるため、ST上昇と異なり虚血の部位診断は難しいです。しかし、ST低下が高度なほど、ST降下を認める誘導数が多いほど、高度な虚血を反映し予後は不良です。
aVR誘導は右肩の方向から左室内腔をのぞき込む誘導であり、左室心内膜側の非貫通性虚血を反映します。左主幹部や多枝病変では左室心内膜側に広範な虚血を生じ、これは12誘導例では広範なST降下とaVR誘導のST上昇として反映されます。
広範前壁心筋梗塞または左冠動脈主幹部(LMT)病変を示唆する所見として、① wide QRS、② Ⅰ、aVLを含む前胸部誘導のST上昇、③ 低電位 に注意する
急性心筋梗塞AMIの心電図の重症感、つまり広範前壁心筋梗塞を示唆する所見としては、① wide QRS、② Ⅰ、aVLを含む前胸部誘導のST上昇、③ 低電位 などが挙げられます。
ニトログリセリン舌下投与については、通常の血圧に比べて30㎜Hg以上の低下を認める場合には硝酸薬の使用は控えます。
後壁の心筋梗塞ではV1誘導でのR波増高を認めることがある
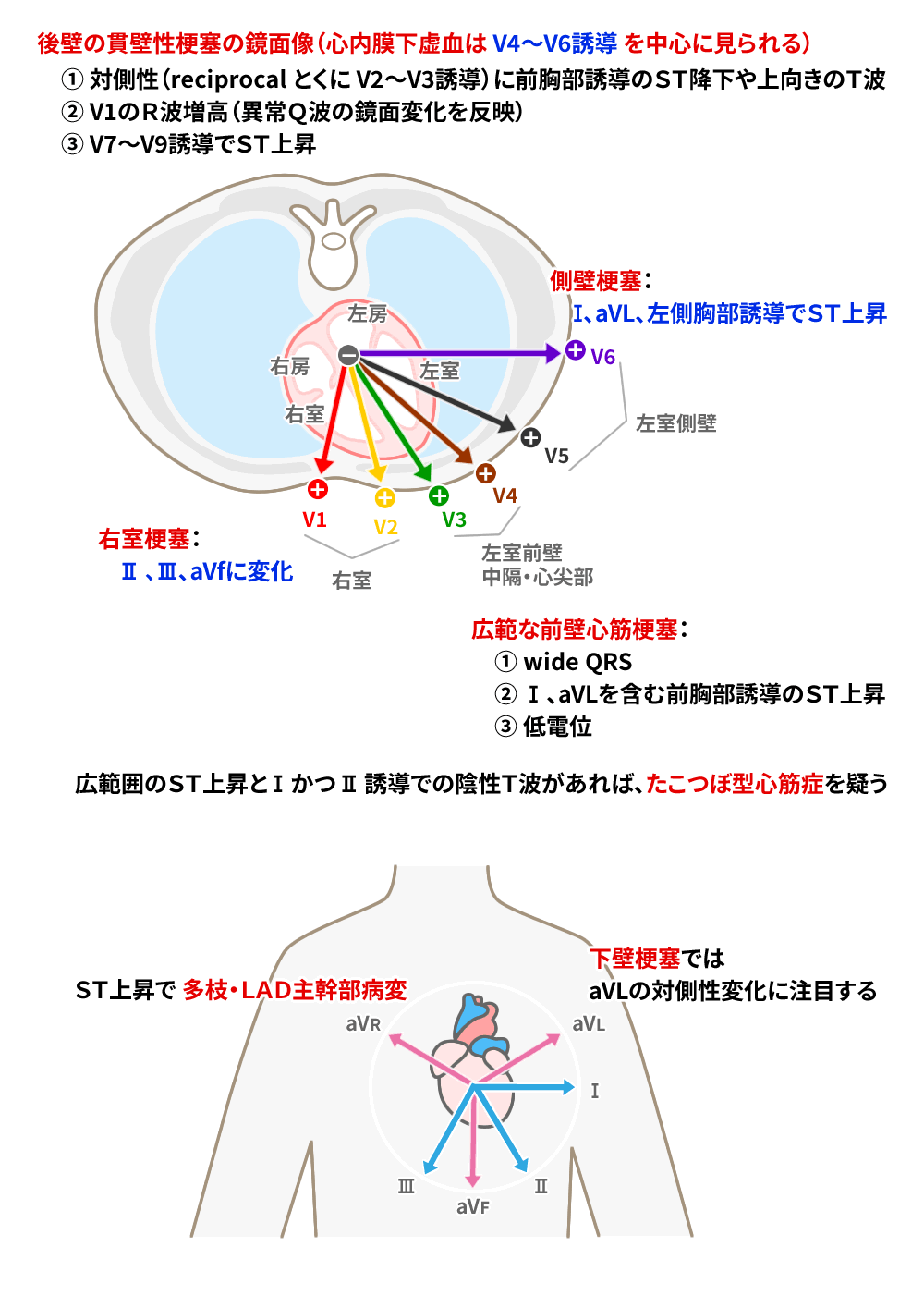
後壁の心筋梗塞ではV1誘導でのR波増高を認めることがあります(特異度は96%、感度は21%)。また後壁の貫壁性梗塞の鏡面像として、対側性(reciprocal)に前胸部誘導のST降下や上向きT波を認めることも多いです。
一方、前壁の非ST上昇型梗塞NSTEMIの場合は通常は下降傾斜型(downsloping)ST降下と陰性T波が特徴で、後壁梗塞とは異なります。
もう一度まとめると
まとめ後壁の貫壁性梗塞の鏡面像として、対側性(reciprocal)に前胸部誘導のST降下や上向きのT波を認めることも多い。
一方、前壁のNSTEMIの場合は通常は下降傾斜型(downsloping)ST降下と陰性T波が特徴で、後壁梗塞とは異なる。
心電図変化がないACSも存在する
通常の12誘導心電図で変化がみられないACSも存在します。症状からACSが疑われる場合には、躊躇なく専門病院に紹介します。
後壁梗塞では、V1のR波増高(異常Q波の鏡面変化を反映)だけで通常の誘導ではST-T変化を認めないことがあります。
この場合、V7-V9誘導でST上昇を認めることがあります(V4と同じ高さで、V7:後腋窩線との交点、V8:左肩甲骨中線との交点、V9:脊椎左縁との交点)。
左回旋枝を責任病変とする心筋梗塞の心電図診断は困難なことが多く、ST上昇を伴わないケースが38%に上るという報告もあります。
側壁梗塞では、Ⅰ、aVLおよび側胸部誘導でST上昇、右室梗塞ではⅡ、Ⅲ、aVfに変化が出やすい
Ⅱ、Ⅲ、aVf誘導のST上昇を認めたら、対側性変化に注目します。
吐き気、嘔吐、下痢といった腹部症状はAMIとくに下壁梗塞でしばしば見られる症状です。これは、右冠動脈領域の疾患においてBezold-Jarisch反射として知られている副交感神経緊張に由来します。
ST上昇は貫壁性虚血の他、左室肥大、心室瘤、高K血症などで生じますが、健康人の正常所見(男性に見られるV1~V4誘導のST上昇)、正常亜型(早期再分極)として見られることがあります。
一方、心筋梗塞急性期において、梗塞部誘導の対側に位置する誘導では鏡像としてST低下が見られ、これを対側性変化reciproval changeと呼びます。下壁誘導とaVL誘導、全胸部誘導(V1~V4)と下壁誘導あるいは後壁誘導が対側的位置関係になります。
下壁梗塞ではaVLの対側性変化に注目する
急性下壁梗塞では、右室虚血を合併した場合、対側性変化としての前胸部誘導のST降下は減弱します。これは、右室虚血が右側胸部誘導だけでなく、V1誘導を中心とした前胸部誘導のST部分を上昇させる方向に働くためです。
下壁梗塞による対側性変化はaVLに最もよく反映されます。左回旋枝による下壁梗塞の場合は、aVL誘導のST降下が側壁の虚血によるST上昇に相殺されますが、その場合は前胸部誘導に対側性変化が現れるため、診断は難しくありません。
ST上昇型心筋梗塞 STEMI と非ST上昇型心筋梗塞 NSTEMI
ACSの分類として、心電図波形からST上昇型 STEMI と非ST上昇型 NSTEMI に分けることがあります。STEMI では責任冠動脈の推測が可能ですが、NSTEMI では、心電図のST低下部位から虚血領域を推測することは一般には困難です。
STEMI と NSTEMI を考える上で最も重要なことは、その心電図変化に至る虚血の状態です。STEMI は心筋の貫壁性虚血であり、冠攣縮性狭心症を除いては急性心筋梗塞を疑います。一方、NSTEMI は心内膜下の虚血であり、不安定狭心症もしくは心内膜下梗塞の状態です。
原因不明の心電図変化や心筋逸脱酵素、トロポニンT上昇を認める場合は急性心筋炎を疑う
急性心筋梗塞と急性心筋炎に共通する検査所見として、心電図異常と心筋逸脱酵素上昇がありますが、病歴や検査所見が急性心筋梗塞に合わない場合は積極的に心筋炎を疑うことが重要です。
心筋炎に特徴的な症状はなく、低心拍出や不整脈による気分不良・失神、咳嗽・喘鳴といった呼吸器症状、嘔吐・腹痛などの消化器症状で救急外来を受診する場合があり、疑わずして診断に至ることの難しい疾患の1つです。
急性心筋炎の重症度は、ほとんど症状のない軽症型から、致死性不整脈を合併しながら急激な経過で循環不全に陥る劇症型まであります。劇症型心筋炎は致死的となり得るため、その初期対応が極めて重要です
高齢女性で、広範囲のST上昇とⅠかつⅡ誘導での陰性T波があれば、たこつぼ型心筋症を疑う
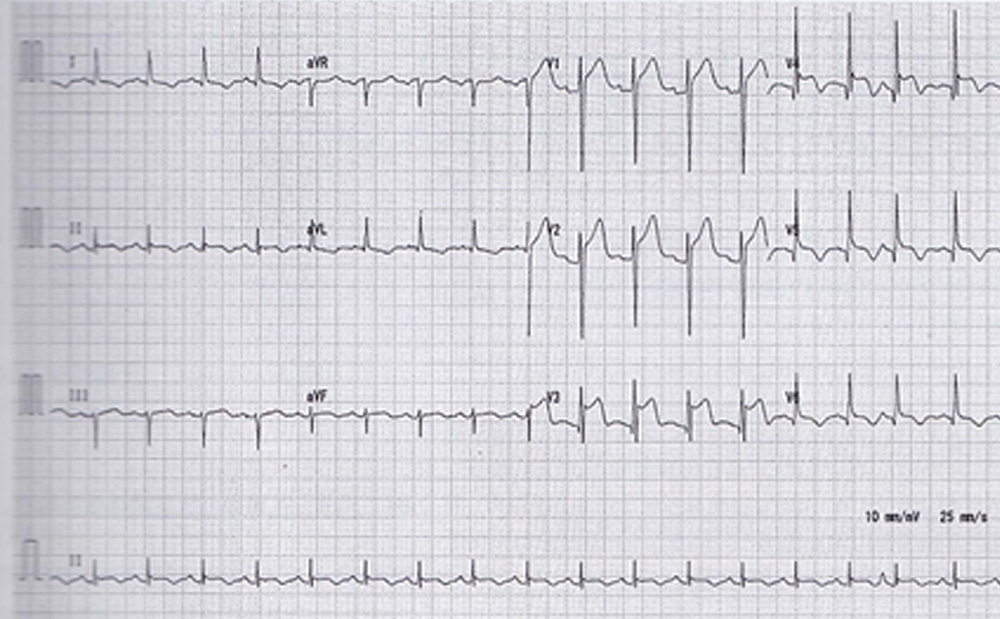
たこつぼ型心筋症では冠動脈疾患に類似するST上昇や陰性T波が認められることが多く、虚血性心疾患と鑑別困難なことが多いです。I誘導、II誘導で陰性T波認め、aVRで陽性T波を認める症例では高い確率でたこつぼ型心筋症であると報告されています。
高齢女性で、広範囲のST上昇とIかつII誘導での陰性T波があれば、たこつぼ型心筋症を疑います。多くはV4~V6誘導で最大のST上昇変化を認めます。ST低下例は稀です。急性期を過ぎるとQT延長が顕著となり、UCGで左室心尖部の無収縮と基部の過収縮が特徴です。
CM(cardiac memory)とは
CM(cardiac memory)は、ペーシング後や間欠性左脚ブロック時のT波陰性化を指します。左脚ブロックパターンの異常興奮伝導の再分極過程が、本来の刺激伝導系を通る波形に戻った際にも異常に条件付けられたために生じる現象です。

