日常外来診療に基づいた総合内科のアプローチ
-- 臨床研修医のために --
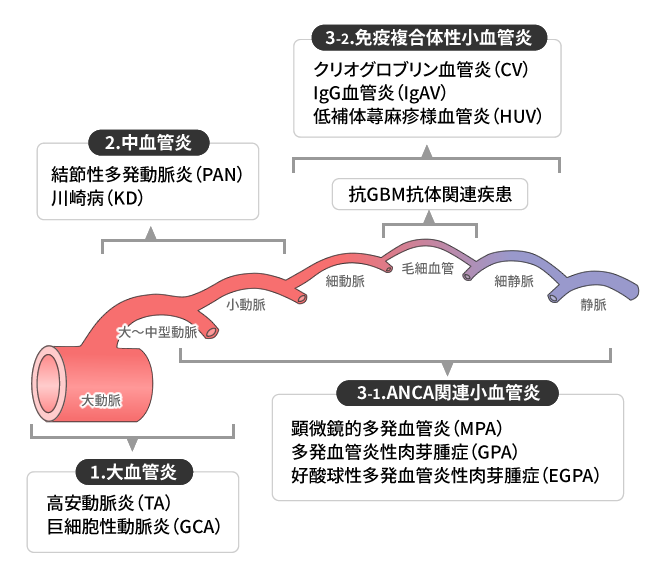
それぞれの血管炎および類縁疾患の特徴
血管炎の詳しい説明は成書に譲ることにして、日常診療の中で血管炎に有用な診断のポイントをまとめることにします。
ここでは私見として、血管炎の類縁疾患も加えて考えます。
血管炎早期診断のポイント
大血管炎
- 高安動脈炎:若い女性の不明熱と血管に沿った圧痛
- GCA:老人の髄膜炎では?(新規発症の頭痛+発熱) ➡ 顎跛行
中血管炎
- PAN:膠原病や血管炎を疑いながら、自己抗体がいずれも陰性の場合に疑う
- 川崎病:乳幼児の発熱 + 溶連菌感染症に類似する症状または頸部リンパ節腫大
小血管炎
- IgA血管炎:小児の腹痛 ➡ 歩行困難な関節痛 ➡ 下肢の浸潤を触れる斑状紫斑
- GPA:難治性副鼻腔炎・中耳炎など上気道炎症状や胸部レントゲン所見(多発結節)
- MPA:高齢者の血尿(潜血3+) ➡ ANCA測定
- EGPA:気管支喘息またはアレルギー性鼻炎の合併かつ多発単神経炎、好酸球増加(25%以上)とWBC増加、ANCA(35%)、RF陽性・IgE増加・血小板増加の3つは本症の60~70%に見られる
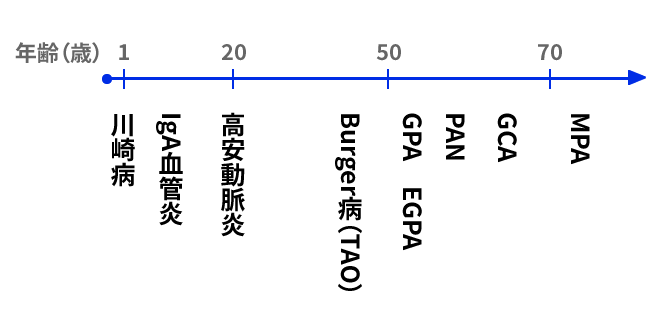
血管炎の年齢による分類
血管炎には好発年齢があります。好発年齢を考えると疾患を絞り込むことができます。
表在性静脈炎を伴う血管炎:Burger病(TAO)と血管ベーチェット病
基本的に血管炎は動脈の炎症ですが、疾患によって静脈炎を伴う場合があります。下肢静脈瘤に伴う表在性血栓性静脈炎はコモンな疾患ですが、動静脈炎を伴う血管炎としてはBurger病(TAO)と血管ベーチェット病を挙げることができます。
Burger病(TAO)は45歳未満の若年喫煙者に好発し、四肢の中・小型の動静脈が障害され、手指、足趾の潰瘍や壊死を引き起こします。臓器障害を伴わない四肢末梢の動静脈性病変と喫煙歴があれば本症を疑います。
動脈病変としては、軽度ではレイノー現象、高度になるにつれて下肢間欠性跛行や安静時疼痛が出現します。虚血が最も高度になると、四肢に潰瘍や壊死を形成して、特発性脱疽と呼ばれます。
下肢静脈炎は、線状の色素沈着および、圧痛を伴う線状発赤を繰り返すことが特徴です(遊走性静脈炎)。エコーでは発赤部位に静脈血栓を認めます。本人の禁煙が遵守されたとしても、職場や家庭内の受動喫煙は病状を悪化させる原因となります。
ベーチェット病もあらゆるサイズの動静脈炎を生じますが、眼病変、口腔病変、結節性紅斑、陰部潰瘍などの所見を伴います。若年男性に生じた慢性静脈炎ではベーチェット病も鑑別に加えます。
血管炎および類縁疾患診断の重要なポイント
1. 大血管炎
高安動脈炎
- 若い女性の原因不明の発熱と炎症反応および頸部痛は高安動脈炎を考える
高齢発症も約1%存在するが、高齢者では次に述べるGCAも鑑別に加える - 頸動脈の圧痛や腹部大動脈に沿った圧痛、腰背部痛では高安動脈炎を考える
- 上肢血圧の左右差および上肢跛行(Roose testにより患側にしびれ・筋力低下)
- 失神は、鎖骨下動脈盗血症候群と頸動脈洞反射(頸部の過伸展による迷走神経反射)による
- 高安動脈炎やGCAでは稀に咳嗽を生じることがあるが、血管壁に接した咳反射求心路(迷走神経)への炎症の直接波及と考えられる。頸部痛と咳嗽はそれぞれ9.7%、1.5%と頻度は低いものの本症を忘れない。
巨細胞性動脈炎GCA
- 60歳以降の発熱を伴う新規発症の頭痛では本症を疑う
夜間に増悪する片側拍動性頭痛が特徴的
髄膜炎と酷似するが項部強直やジョルト検査は陰性
浅側頭動脈の拍動の左右差や索状物の触知に注意する
後頭動脈や外頸動脈に沿った圧痛に注意する - 高齢者の発熱を伴う歯痛や咽頭痛、視力障害など歯科・耳鼻科・眼科症状の鑑別にGCAを加える
食事中に出現する歯痛は顎跛行を疑う
嚥下時の咽頭痛は頸動脈の炎症に伴うものである - 約30%にリウマチ性多発筋痛症PMR(両上肢挙上が困難、寝返り・起床が困難など)を合併する。逆に、PMRをみたらGCA、多発性骨髄腫、悪性腫瘍などを鑑別する。
*臨床分類として、頭痛・顎跛行など古典的な臨床像を呈するCranial GCAのほか、高安動脈炎に類似したLarge vessel GCA、視力障害などの虚血症状のみを呈するOccult GCA、虚血症状を欠き非特異的な全身炎症所見のみを呈するSilent GCAがある。
*Large vessel GCA の罹患血管は、鎖骨下動脈(83%)、腋窩動脈(60%)に多く、上肢跛行の出現頻度が高い(52%)ことも特徴。上肢跛行の発見には胸郭出口症候群の検査である Roos test が有用。GCAはリウマチ性多発筋痛症を伴いやすい(約30%)ことにも注意する。
*大血管を侵すGCAは稀に下肢の大血管にも炎症を生じるが、下肢動脈炎が間欠性跛行の原因である場合、ABIは正常値を示すことが多いことが指摘されている。理由は明らかでないが、血管炎に加えて筋肉自体の炎症の要素が加わっている可能性が考えられる。
Cogan 症候群
Cogan 症候群は内耳障害と眼症状を主徴とする症候群であり、1~2割に大血管炎を伴う。
血管ベーチェット病
- 口腔粘膜のアフタ性潰瘍、外陰部潰瘍、皮膚症状(下腿に好発する結節性紅斑,皮下の血栓性静脈炎、毛囊炎様皮疹または痤瘡様皮疹など)、眼症状(ぶどう膜炎)の 4つの症状を主症状とする慢性再発性の全身性炎症性疾患
- 血管病変は静脈系,動脈系のいずれにも生じる。静脈病変のうち頻度の高い表在性血栓性静脈炎は皮膚症状に含まれるため、静脈病変として取り上げられるのは深部静脈血栓である。下肢静脈瘤はベーチェット病の患者に認められても、血管病変に分類しないことが一般的である。動脈病変は拡張性病変の動脈瘤も生じるし、閉塞性病変も生じる。動脈瘤では紡錘型は少なく形の悪い囊状瘤が一般的である。
2. 中血管炎
結節性多発動脈炎PAN
- PANは60歳前後に好発する中型動脈を中心にした中小動脈の全身性血管炎
- 発熱、体重減少などの全身症状と、腎不全、多発神経炎、筋痛、皮膚病変、消化器症状などの局所症状が組み合わさって発症する
- 膠原病や血管炎を疑いながら、自己抗体陰性の場合に本症を疑う
川崎病
- 川崎病は乳幼児に好発する急性熱性疾患であり、全身の中型・小型の筋性動脈での血管炎を主病変とした血管炎症候群
- 主要症状は、5日以上続く発熱、両側眼球結膜の充血、口唇の紅潮、いちご舌、不定形発疹、手足の硬性浮腫、掌蹠ないし指趾先端の紅斑、非化膿性頸部リンパ節腫脹
- 川崎病において頚部リンパ節腫脹は主症状のうち発現率が最も低いとされているが、年長例においては発熱と頚部リンパ節腫脹が先行することが多い。比較的大きな頸部リンパ節腫大を伴い(ピンポン球大)、エコー上頚部リンパ節が葡萄の房状(多房性)を呈している場合,川崎病を強く疑って注意深く症状の観察を行う。
バージャー病(TAO)
- 四肢末梢動脈性循環不全と喫煙歴。通常50歳未満の若年発症であり、高齢発症はまれ(推定発症年齢は男女とも30歳代から40歳代が最多だが、現在患者の中心は45歳から55歳であり、患者の高齢化がみられる)
- 症状は、上下肢レイノー現象で発症し→下肢遊走性静脈炎や下肢冷感・しびれ・下肢間欠性跛行・安静時疼痛→皮膚潰瘍・特発性脱疽と進行する
- 遊走性静脈炎は両側の足背や下腿に疼痛を伴う線状発赤が繰り返して出現。色素沈着を残して約一月で軽快するが、新たな病変が繰り返して起こる
- 喫煙本数でなく、喫煙期間が四肢切断を含む有害事象と関連し、1日1、2本の喫煙や受動喫煙ですら病状を活性化させる
- 血管炎との違いは多臓器障害を伴わないこと
3. 小血管炎
3-1. ANCA関連小血管炎
ANCA関連血管炎 早期診断のポイント
尿検査・eGFR・血清Cr・ANCA測定はできるだけ早期に
ANCA関連腎炎は軽症であれば、蛋白尿や顕微鏡的血尿のみで腎機能は正常です。しかし、多くのケースでは急速進行性腎炎症候群( rapidly progressive glomerulonephritis:RPGN )と呼ばれる疾患を来します。
尿所見異常と進行性のeGFR低下を見逃さないことで、その早期診断は可能です。血尿は、肉眼的血尿は少なくほとんどは顕微鏡的血尿です。蛋白尿は軽度~中等度が多く、ネフローゼ症候群を生じることはまれです。
全身倦怠感、発熱、食欲不振、上気道炎などの感冒症状が持続している場合
一般的な全身症状ですが、このようなときに尿検査・eGFR・血清Crを短期間に複数回測定すると、PRGNを早期に発見できます。
また、腎限局型MPAでは、健康診断で蛋白尿、血尿、eGFR低下やCr上昇を指摘され、これがRPGN発見のきっかけとなることもあります。RPGNと考えた場合、ANCAと抗GBM抗体測定は必須です。
ANCA関連血管炎の好発年齢
IgA血管炎(小児、約10%で成人発症)➡ EGPA(40~70歳)➡ GPA(男30~60、女50~60歳)およびGCA(50歳以上で60~70でpeak)➡ MPA(多くは70歳以上)
ANCA関連血管炎の特徴
❶ 顕微鏡的多発血管炎MPA
- 70歳以上で全身症状(発熱、倦怠感、体重減少など)と血尿および腎障害を認めた場合本症を疑う:キーワードは70歳以上、全身症状、血尿と腎障害の3つ。
- 急速進行性糸球体腎炎RPGNを呈する代表的な疾患、次いで、間質性肺炎などの肺病変が多く認められる。
- 血液検査所見では、炎症反応の上昇(CRP高値、白血球数増加、赤沈亢進)および、ANCAのなかでもMPO-ANCAの検出が多く、有効な診断根拠の一つとなる。
❷ 多発血管炎性肉芽腫症GPA
- 好発年齢は40~60歳だが、小児や高齢者での発症も見られる。
- GPAは①鼻出血、膿性鼻汁や中耳炎などの上気道症状、②血痰や呼吸困難など肺症状、③進行性の腎障害や浮腫などの腎症状、④血管炎による発熱や体重減少などの全身症状や多関節痛、多発単神経炎を特徴とする
- 難治性の副鼻腔炎・中耳炎の患者(抗菌薬などの治療の反応が悪い、炎症所見が持続するなど)を診たら血管炎を疑う
- 最も頻度が高い胸部レントゲン所見は両肺の多発結節や腫瘤であり、胸膜下や気管支血管周囲に分布する
- 血管炎を疑ったら、PR3-ANCAとMPO-ANCAの両方を測定する。本邦では、PR3-ANCAを過半数~大多数の例でみとめる。一部にMPO-ANCをみとめる例もある。
❸ 好酸球性多発血管炎性肉芽腫症EGPA
- 数ある血管炎の中でもEGPAは特徴的な末梢神経症状を示すことがある
- EGPAに伴う末梢性ニューロパティーは下肢しびれとして発症し、多発性単神経炎の形を取る。腓骨神経(下垂足)、尺骨神経(鷲手)、頭骨神経(下垂手)、正中神経(猿手)などの複数の主要神経幹が左右非対象に障害される。このため、頸椎疾患や腰椎疾患と誤診されやすい。典型的な臨床像は、①左右差を有し、②四肢遠位部に障害のアクセントのある、③感覚>運動型の、④亜急性に進行する多発単神経炎、⑤強い痛みを伴うことも血管性ニューロパティーの大きな特徴。(症状が左右対称に起こることはなく、最初に右の下垂足、次の日には左手の下垂手 というような進行形態をとるのが典型的)
- 発症年齢は40−69歳が66%を占め平均が約55歳、男女比は1:1.7と女性に多いとされる。自験例は男児高校生や30歳代の女性であった。
*自験例の中で、男児高校生はIgA血管と同様の症状を示した。また30歳女性は心不全症状で発症した。 - EGPAを疑った場合には、アレルギー疾患(気管支喘息やアレルギー性鼻炎など)の有無を確認する。
- 血液検査では末梢血中の好酸球数の増多を認める。血清IgE値の上昇に加え、RF陽性例も約70%と高率に認める。MPO-ANCAの陽性率は約50%である。RF陽性・IgE増加・血小板増加の3つは、本症の60~70%に見られる。
3-2. 免疫複合体性小血管炎
❶ IgA血管炎IgAV
- 上気道感染後に続発する例が多く、溶連菌感染症との関連性が指摘されている小児や若年者に多い疾患であるが、高齢者を含む成人発症例も約10%ある。
- 症状の発現は時系列的に、①消化器症状で始まり(自験例では急性虫垂炎と間違うような下腹部痛)、2~3日後に②歩けないほどの下肢の関節痛、その1~2日後に③皮膚症状(下肢の浸潤を触れる紫斑)と変化する。
- 皮膚症状として、両下腿や足背を中心に浸潤を触れる紫斑を呈するが、大腿や体幹、上肢にも認めることがある。血管壁の炎症による紫斑であり、浸潤を触れることがこの病態の紫斑の特徴と言える。
❷ (低補体)蕁麻疹様血管炎HUV
- UVは浮腫性紅斑、膨疹(真皮の浮腫)が24時間以上持続し、色素沈着を残して消退する疾患。皮疹は掻痒やピリピリした疼痛・灼熱感を伴うこともある。
- 経過中に紫斑が混在する場合があり、特に下腿の皮疹では効率に紫斑を伴うことが特徴である。
- UVは臨床症状および皮膚生検での白血球破砕性血管炎(leukocytoclastic vasculitis)の存在により診断される。小型の蕁麻疹様紅斑では点状紫斑を呈する。一方、大型の蕁麻疹様紅斑では大型の皮下出血を呈することが多く、紫斑は馬蹄形、波紋状、地図状になることがあり、まれに水疱を伴うなど、臨床像は多彩である。発症部位は体幹と四肢が多く、顔面には少ないことが特徴である。
- UVは、原疾患のない1次性と、感染症や薬剤服用、自己免疫性疾患、悪性腫瘍などに続発する2次性に分類される。感染症では上気道感染やB型・C型肝炎などのウイルス感染症、薬剤性では非ステロイド抗炎症薬(NSAIDs)、自己免疫性疾患では全身性エリテマトーデス(SLE)やシェーグレン症候群、関節リウマチ、クリオグロブリン血症による発症が多く報告されている。
❸ クリオグロブリン血管炎CV
- 50~60歳代に好発し、男女比は女性にやや多い。C型肝炎や膠原病に合併する症例が多い。
- クリオグロブリンは 形質細胞によってつくられる異常な抗体で血液中に溶けて存在する。クリオグロブリンは正常な体温よりも低い温度になると、固体粒子から成る大きな集積物(沈澱物)を形成し、正常な体温に温めると再び溶解する。クリオグロブリンの沈着によって、血管の炎症( 血管炎)が起きることがある。
- レイノー現象、紫斑・網状皮斑などの皮膚症状、関節痛、血栓症および血管炎による末梢性神経障害、消化器症状を認める。また時にネフローゼ症候群や急性腎不全を呈する腎障害を認める。
❹ 抗GBM抗体病
- ANCA関連血管炎では、同じ小型血管炎に属している抗糸球体基底膜(anti-basement membrane disease;GBM)抗体病が合併することがある。この合併率は意外に多く、ANCA関連血管炎の5~10%に抗GBM抗体病が合併し、抗GBM抗体病の実に30~50%にANCA関連血管炎が合併することが分かっている。
- 両疾患ともに、腎臓では壊死性半月体形成性腎炎というGBMが破綻して生ずる腎炎を起こす。要因として推測されているのが、ANCA関連血管炎によるGBMの破綻で、ANCAがGBMを破壊し、IV型コラーゲンが露出して抗GBM抗体が誘導されると考えられている。
- 両疾患ともに急速進行性腎炎症候群RPGNという、数週から数カ月で腎機能低下が進行する腎炎を起こす。
- ANCA関連血管炎の経過中に抗GBM抗体病を発症すると、乏尿、無尿、クレアチニンの急激な上昇など、より急激な腎機能低下や肺出血が認められるようになる。抗GBM抗体価は疾患活動性と相関することが多い。