日常外来診療に基づいた総合内科のアプローチ
-- 臨床研修医のために --
脱力発作・筋力低下と内科疾患
内科診療所の外来ではさまざまな患者の訴えに遭遇しますが、限られた時間内に適切に判断を下すことは容易ではありません。ここでは脱力発作と筋力低下を来す内科的な疾患について整理してみました。
まず、脱力発作を来す疾患について考えましょう。
脱力発作をきたす内科疾患
| 1) | 低カリウム性ミオパティと周期性四肢麻痺 |
|---|---|
| 2) | 情動脱力発作を伴うナルコレプシー |
| 3) | 低血糖発作 |
| 4) | 発作性ジスキネジア |
| 5) | Lambert-Eaton 筋無力症候群 |
| 6) | 間欠性跛行を示す疾患 |
| 7) | 側頭葉てんかん など |
1)低カリウム性ミオパティと周期性四肢麻痺
繰り返す脱力発作は教科書的には周期性四肢麻痺を鑑別すべきですが、一次性は遺伝性で通常20歳以下の発症であり稀にしかみられません。
二次性は甲状腺中毒症に随伴して起こり、比較的多くみられます。アジア人に多く、症状は数時間から一日持続するため、短時間の発作では別の原因を考えなければなりません。
二次性周期性四肢麻痺で甲状腺機能亢進症を伴わない場合には、低カリウム性ミオパティと区別は困難です。発作時の血清カリウム値は0.9~3.0mEq/L、高カリウム性では5.0 mEq/L以上を示します。
低カリウム性ミオパティによる筋力低下は比較的多くみられ、本HPにも述べています(https://miyake-naika.com/01sindan/kansetu/memo_kansetu26.html)。
当院の経験例では、下剤乱用による低カリウム性ミオパティがあります。若い女性が便秘に対する恐怖心から下剤の乱用が始まり、体重減少を目的にして乱用にさらに拍車がかかりました。処方された下剤だけでなく、市販薬を大量に内服して低カリウム血性ミオパティが発症しました。突然に起立や歩行ができなくなり、カリウム補給にもかかわらず麻痺の回復には一日以上かかりました。
2)情動脱力発作を伴うナルコレプシー
ナルコレプシーの古典的4徴は、過度な日中の眠気、情動脱力発作、入眠時幻覚、睡眠麻痺(金縛り)であり、このうち日中の眠気は必須項目です。情動脱力発作の有無により、narcolepsy with cataplexyとnarcolepsy without cataplexyに分類され、病因と診断基準が異なります。
情動脱力発作は、意識障害を伴わずに突然始まり2分以内に消失することが特徴で顔面筋を含みます。笑い(92%)、怒り(70%)、驚き(55%)などの情動がトリガーとなるが、脱力の範囲や程度は様々で、面白い話を聞いたときにわずかに顔がゆがむ、体に力が入りにくいなど軽微なこともあります。
髄液中オレキシン濃度の低下は、情動脱力発作を有する90%以上でみられ、また疾患特異性も高いため、narcolepsy with cataplexyの診断に有用です。
3)低血糖発作
血糖値が低いだけでは低血糖と診断することは望ましくなく、動悸や発汗などの交感神経刺激症状や脱力、意識レベル低下などの中枢神経症状といった低血糖症状が存在し、その時に血糖値70mg/dL未満の場合を低血糖とします。
このレベルまで低下するとグルカゴン、アドレナリンが分泌されます。一般には中枢神経症状が出現する前に、警告症状として交感神経刺激症状が先行します。
しかしインスリノーマやダンピング症候群など低血糖を繰り返しているケースでは、交感神経刺激症状を認めずに、いきなり中枢神経症状(異常行動、精神錯乱、眠気など)が出現することがあります(無自覚性低血糖)。
インスリノーマでは食後に低血糖をきたす症例もあり、食後にのみ低血糖発作をきたす症例も約6%存在することに注意します。
4)発作性ジスキネジア
発作性にジストニア、アテトーシスなどが出現する不随意運動は発作性ジスキネジアと総称されます。通常、小児から青年期に発症しますが、壮年期以降の例も報告されています。
発作性ジスキネジアには
- 発作性運動誘発性ジスキネジアPKD
- 発作性労作誘発性ジスキネジアPED
- 発作性非運動誘発性ジスキネジアPKND
- 発作性睡眠誘発性ジスキネジアPHD
が知られています。これらの特徴は次の通りです。
| PKD | PED | PKND | PHD | |
|---|---|---|---|---|
| 誘因 | 急激な運動開始、 驚愕、過呼吸 |
5~15分間の持続 運動、受動運動 |
ストレス、月経、 疲労、暑さ |
ストレス、月経、 疲労 |
| 持続 時間 |
数~10数秒 (5分以内) |
5~30分程度 (2時間以内) |
2分~4時間 | 1分以内 (夜間のみ) |
いずれも上下肢や顔面、頭部など様々な部位に生じますが、下肢の頻度が高く、片側性が48%、両側性が35%、片側性と両側性が18%とされ、不随意運動が明確でない症例も報告されています(日本医事新報No.5010、2020.5.2、生坂政臣ら「キーフレーズで読み解く外来診断学第220回から」抜粋)。
5)Lambert-Eaton筋無力症候群
Lambert-Eaton筋無力症候群は抗VGAA抗体に起因する神経筋接合部のチャネロパティです。61%に肺小細胞癌、8%にその他の癌の合併を認め、31%は癌非合併例です。
主症状は下肢優位の緩徐進行性の四肢近位筋の易疲労性と脱力ですが、筋痛、眼瞼下垂、球麻痺、呼吸筋麻痺、自律神経症状、小脳失調を伴うことがあります。
減弱した深部腱反射が回復する促通現象は本症に特異的な所見です。脱力の訴えに見合った筋萎縮を認めないため、心因性と誤認されることがあります。
6)間欠性跛行を示す疾患
間欠性跛行は脊柱管狭窄症と下肢閉塞性動脈硬化症を代表疾患としますが、似た症状は以下のような疾患でも起こりうることに注意します(私案)。
- 脊髄硬膜動静脈瘻
- 神経筋接合部疾患およびパーキンソン病など神経疾患
- 下肢静脈瘤
- 発作性ジスキネジア
7)頭葉てんかん
側頭葉てんかんの症状はさまざまありますが、その中には脱力発作と間違うような症状がみられることがあります。てんかん発作の間は記憶がないことが特徴です。言語化困難な奇妙な症状、説明困難なつじつまの合わない症状が高齢者に同じパターンで繰り返し起こる場合には、側頭葉てんかんも鑑別に入れます。
その他にもAdams-Stokes症候群や神経調節性反射でも、発作時間が短いと脱力発作と間違える可能性があります。
筋力低下をきたす内科疾患
筋力低下を生じる疾患は多いため、まず列挙します。
1)内分泌疾患
甲状腺機能亢進症・低下症、副腎皮質機能低下症、副甲状腺機能亢進症、クッシング症候群、アジソン病、糖尿病性筋萎縮症など
2)電解質異常
低カリウム血症、低マグネシウム血症、低ナトリウム血症、高カルシウム血症、低カルシウム血症など
3)神経筋疾患
重症筋無力症、Lambert-Eaton筋無力症候群、Guillain-Barre症候群、筋ジストロフィー、筋萎縮性側索硬化症など
4)自己免疫性疾患
皮膚筋炎/多発性筋炎、血管炎、リウマチ性多発筋痛症、線維筋痛症など
5)その他
貧血、悪性腫瘍(腫瘍随伴症候群)、種々の薬剤の副作用など
これらの疾患の中で、総合内科的に重要と思われるのは高カルシウム血症に伴う筋力低下です。高カルシウム血症だけでなく、さまざまな電解質異常で筋力低下を生じます。
電解質異常に伴う症状をまとめてみました。ほぼすべての電解質異常で筋力低下、脱力感、倦怠感、悪心、食欲低下などの症状が共通して起こることが分かります。
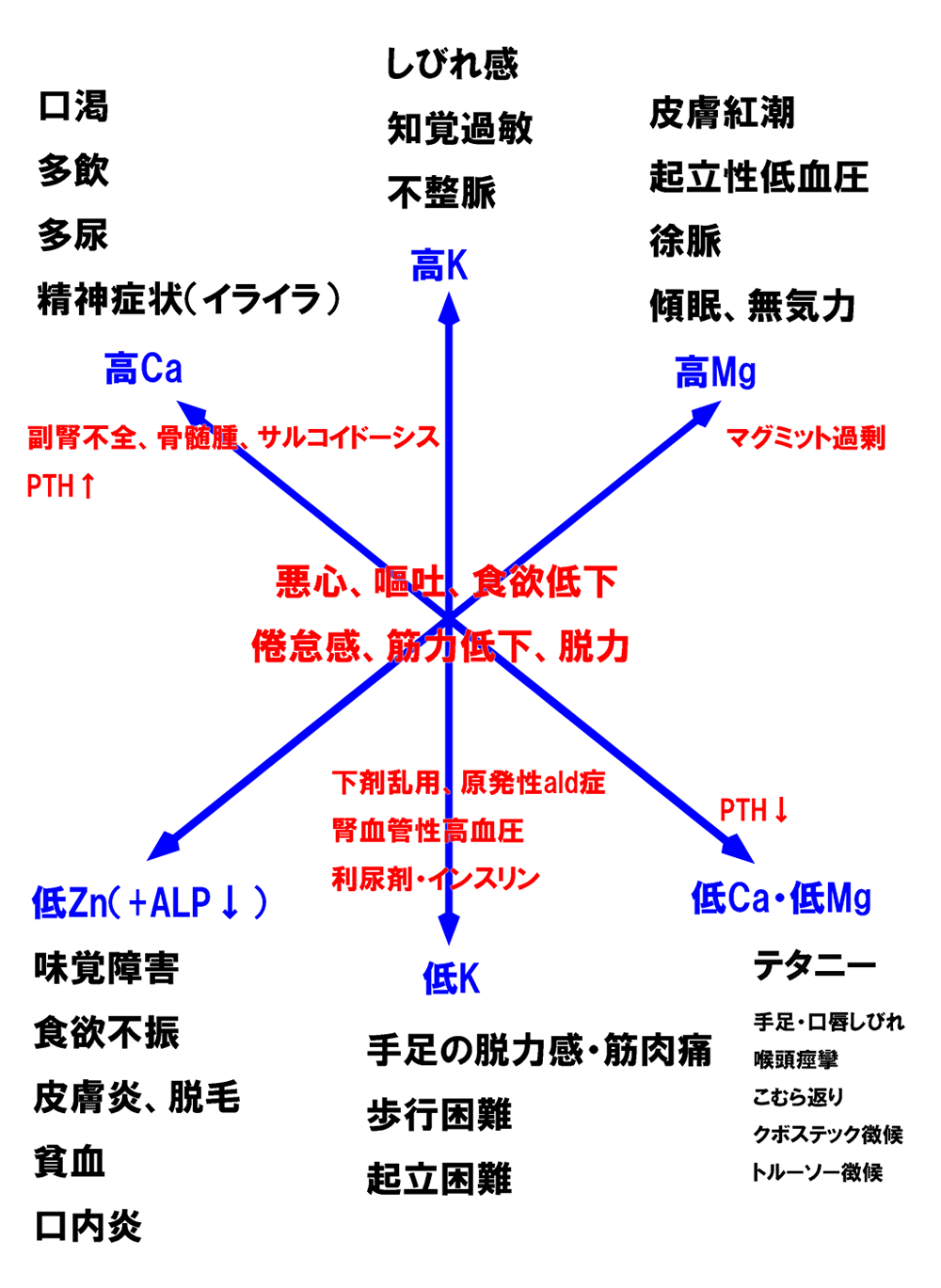
高カルシウム血症と筋力低下
高カルシウム血症の重要な症状は、
- 筋力低下
- 消化器症状(食欲低下、吐き気)
- 口渇・多飲・多尿
- 精神症状 などです。
高カルシウム血症を生じる疾患は、次の表のように総合内科的にはたいへん重要な疾患が含まれます。
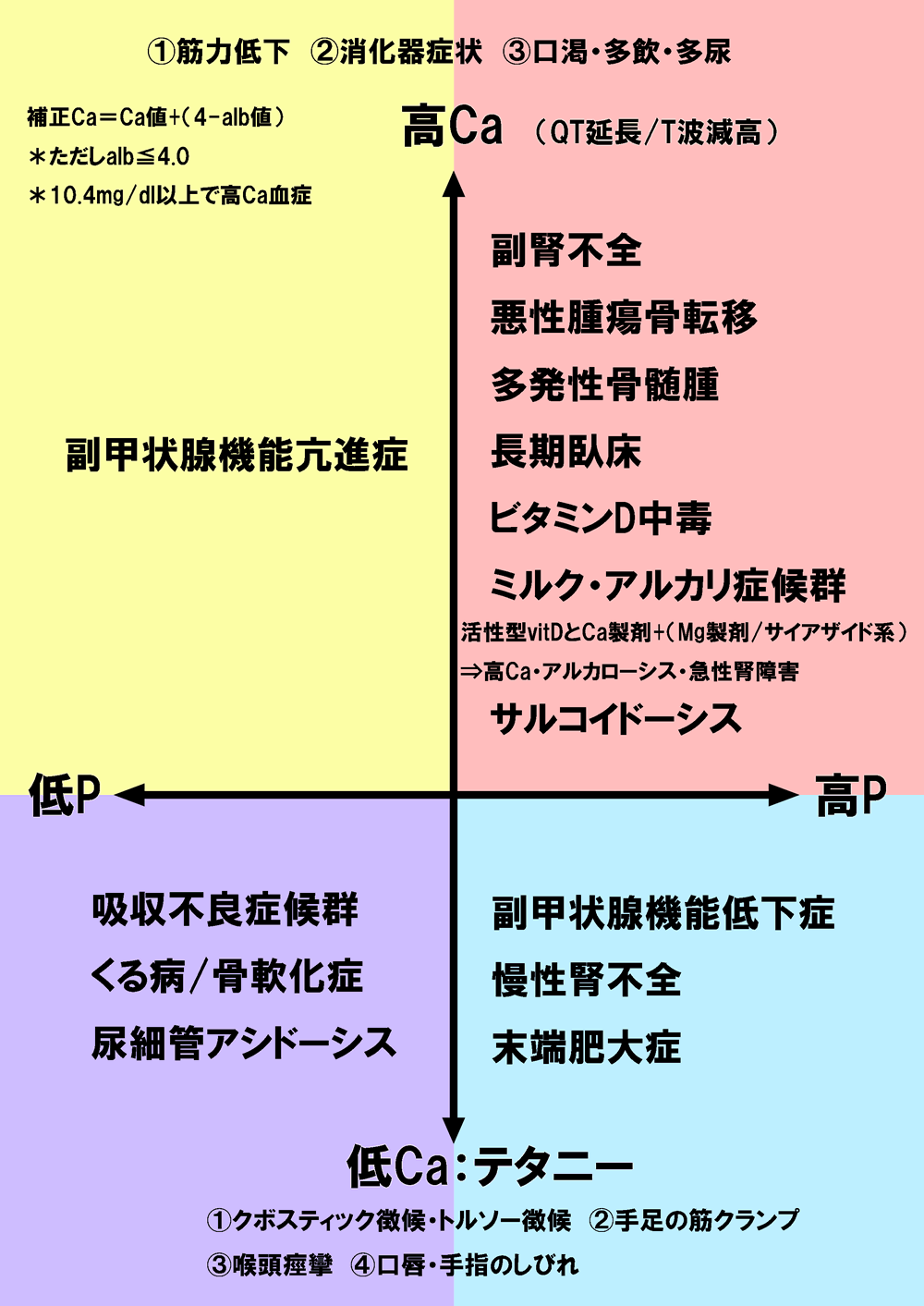
これらの中でとくに重要な疾患は、副腎皮質機能不全と副甲状腺機能亢進症です。ミルク・アルカリ症候群は発症機序を考える上でたいへん興味深い疾患です。高カルシウム血症を含む電解質異常については、別な項で詳しく述べることにします。
最後になりましたが、本項を書くにあたり、「キーフレーズで読み解く外来診断学(生坂政臣ら 日本医事新報)」を参考にさせていただきました。感謝申し上げます。