日常外来診療に基づいた総合内科のアプローチ
-- 臨床研修医のために --
原因の明らかでない腰背部痛
および脊柱の痛みでは 5Ms を考える
総論は「関節痛診断のための検査の進め方」に述べていますので、始めにご覧ください。
内科で腰背部痛や脊柱の痛みを診る機会の多くは、整形外科で検査を受けても異常を指摘されず、原因不明と説明を受けた場合です。
整形外科の疾患がすでに除外されているため、内科的に考える疾患は比較的限られてきます。
腰背部痛や脊柱の痛みでは内科疾患として 5Ms を考える
5Ms は、私が作った略語ですが、
を表します。
これらの5Msの疾患に対して、内科診療所でできる検査は血液検査に限られます。しかし、うまく検査項目を選ぶことにより、これらの疾患を絞り込んでいくことが可能です。ここではそのポイントについて説明します。
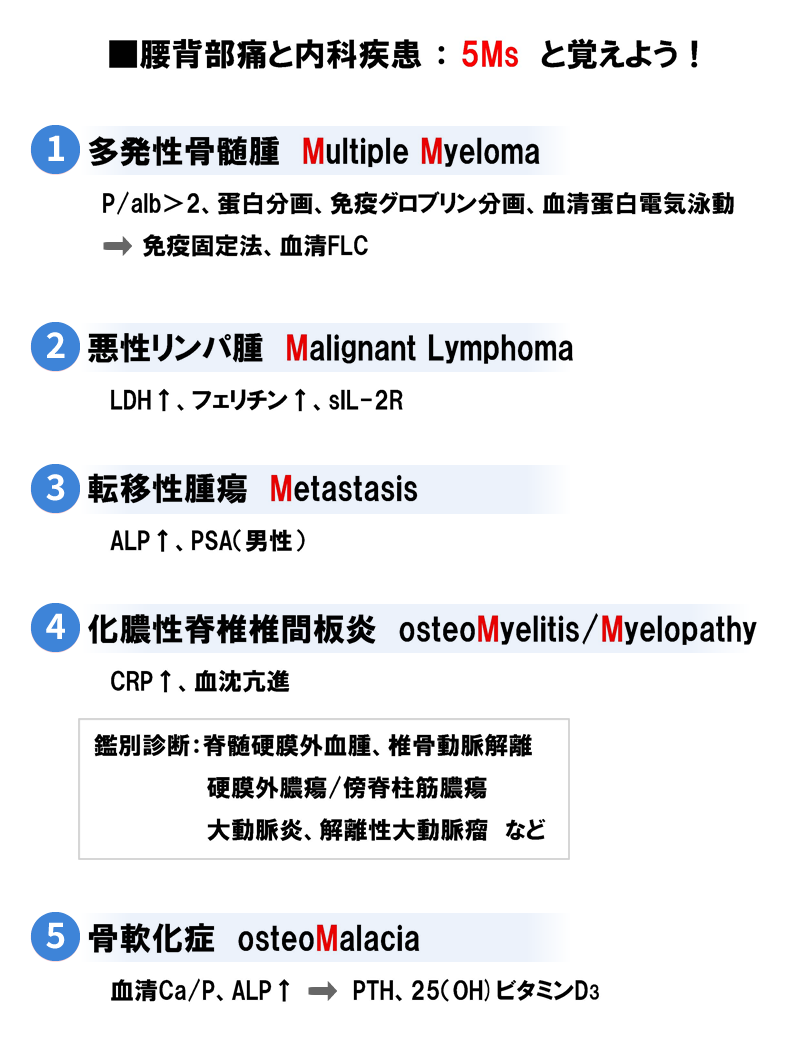
1.多発性骨髄腫 Multiple Myeloma
多発性骨髄腫の血液検査ではスクリーニングとして、高Ca血症、腎障害、貧血などの他、総血清タンパク/アルブミン比(TP/alb比)に注目します。TP/alb比>2の場合、低アルブミン血症が否定できればγ-グロブリンの増加を考えます。
多発性骨髄腫が疑われる場合には、ついでセルロースアセテート膜電気泳動による蛋白電気泳動を行い、泳動膜上のM-bandまたはデンシトメトリー上のM-peakを確認します。
ベンス・ジョーンズ型骨髄腫では血清蛋白の増加およびM-peakはなく、尿蛋白増加と尿M-peakを認めます。血中ないし尿中にM蛋白を認めた場合は、免疫電気泳動法あるいは免疫固定法によりM蛋白の同定と型判定を行います。
免疫電気泳動法と免疫固定法を比較すると、免疫固定法のほうが高感度であり、免疫電気泳動法ではM蛋白が100mg/dL以上ないと検出できませんが、免疫固定法では5mg/dL以上あれば検出できます。
一般的な手順としては、血清蛋白分画によりγ-グロブリン分画にM-peakの存在が疑われれば、さらに免疫電気泳動を行います。
これらの結果により、γ-グロブリンの増加がポリクローナルかモノクローナルか判断が可能です。モノクローナルな増加と考えられた場合、免疫固定法、血清FLCκ/λ比の測定に進みます。
このように多発性骨髄腫の血液診断は、❶TP/alb比>2 と ❷血清蛋白分画のM-peakに注目すると比較的簡単に診断にたどり着くことが可能です。
しかし、骨髄腫の中にはまれながら非分泌型多発性骨髄腫も存在します(約1~3%)。非分泌型では蛋白電気泳動や免疫固定法では異常を生じず、さらに非分泌型の2~4%では血清FLCκ/λ比も正常であるタイプが存在し、診断の落とし穴になります。
非分泌型多発性骨髄腫に特徴的な血液検査はありませんが、低γ-グロブリン血症は非分泌型の92%にみられるという報告があります。高Ca血症、腎機能障害や貧血、骨病変などが存在する場合には、骨髄生検まで考慮する必要があります。
2.悪性リンパ腫 Malignant Lymphoma
一般診療において悪性リンパ腫はしばしば遭遇します。体表部のリンパ節腫大を主訴に受診されるよりも、扁桃腫大や難治性扁桃炎、腹腔内リンパ節腫大による腹部膨満感の例が当院では多い印象があります。
最終診断はリンパ節や扁桃の生検に頼ることになりますが、血液検査の結果から少しでも疑いを持つことができれば、診断に大いに役立つことになります。
そのために、LDHおよびフェリチン増加、さらにsIL-2Rの測定が役立つのではないかと考えています。検査の容易なLDHとフェリチンをスクリーニングと考え、増加があれば本症を疑うようにします。
LDH>300の場合、血液疾患の他、肺・腎梗塞、溶血性貧血などを疑います。一般的に、小球性または正球性貧血および血清Fe低下/フェリチン増加の組み合わせでは、続発性貧血とくに慢性(炎症性)疾患の存在を考えます。
3.転移性腫瘍 Metastasis
ALP値はもちろんですが、男性ではPSA値に注意します。また、悪性腫瘍の治療歴があれば、転移性腫瘍を考えることができます。
骨転移を起こしやすい悪性腫瘍としては、前立腺癌、乳癌、肺癌、腎癌、前立腺癌などが挙げられます。
4.化膿性脊椎椎間板炎 osteoMyelitis/Myelopathy
Osteomyelitisは骨髄炎であり、化膿性脊椎椎間板炎の訳ではありません。しかし、語呂合わせの点からosteomyelitisを便宜上、利用しました。
腰背部痛がありX線像やCT、MRIなどで所見が明らかではなく、CRP高値や血沈亢進など炎症反応を認めた場合には化膿性脊椎椎間板炎を考えます。
小児と成人では感染の初感染巣が異なるとされます。小児では椎間板に最初に感染が成立し、次いで隣接する終板に感染が波及します。
一方、成人では始めに軟骨下縁に感染が成立し、徐々に連続的に椎間板および椎体に感染が波及し骨髄炎・椎間板炎となります。すなわち、椎体炎と椎間板炎とが同時に起こるため、脊椎椎間板炎と呼ばれます。病巣は隣接椎体に伝播するため、椎間板をはさんで病変が存在するのが普通です。
脊椎腫瘍の場合には、病変の大多数は椎体に発生し、椎間板は侵されないことが一般的で、鑑別点として重要です。
突然発症の後頸部痛や両肩に及ぶ痛み、一過性の神経症状では頸髄硬膜外血腫も考えます。硬膜外は脂肪を含み、血管網も豊富な疎な組織で血腫が上下に伸展するため、圧迫が一過性に終わることもあり、神経症状の24%が片麻痺であったとの報告もあります。
多くは脊髄硬膜外静脈叢からの出血とされますが、この静脈叢には静脈弁がないため、腹圧などによって容易に怒張し、軽微な外傷や体動により損傷を受けます。そのため、嘔吐、くしゃみ、咳、重い物を持ち上げるなどの動作が誘因となります。
椎骨動脈解離と区別が困難ですが、神経症状の有無で鑑別します。
慢性の経過を取れば、硬膜外膿瘍や傍脊柱筋膿瘍(化膿性筋炎)なども神経根を圧迫し神経症状を生じるため、鑑別が必要となります。
高安動脈炎(まれに高齢発症もあります)や巨細胞性動脈炎などの大血管炎も、胸部・腹部大動脈に限局して発症すると腰背部痛を生じることがあり、忘れずに鑑別に加えます。
5.骨軟化症 osteoMalacia
骨軟化症は骨石灰化障害を起こす疾患ですが、腰背部痛など非特異的症状のみを呈する場合もあり、診断までに平均約2.5年と言われます。
ビタミンD摂取不足のリスク因子として菜食主義がありますが、日光暴露が十分にある場合に骨軟化症を発症することは稀で、本疾患は疑われる場合は、摂食と日光暴露の両方についての制限の有無に注意します。
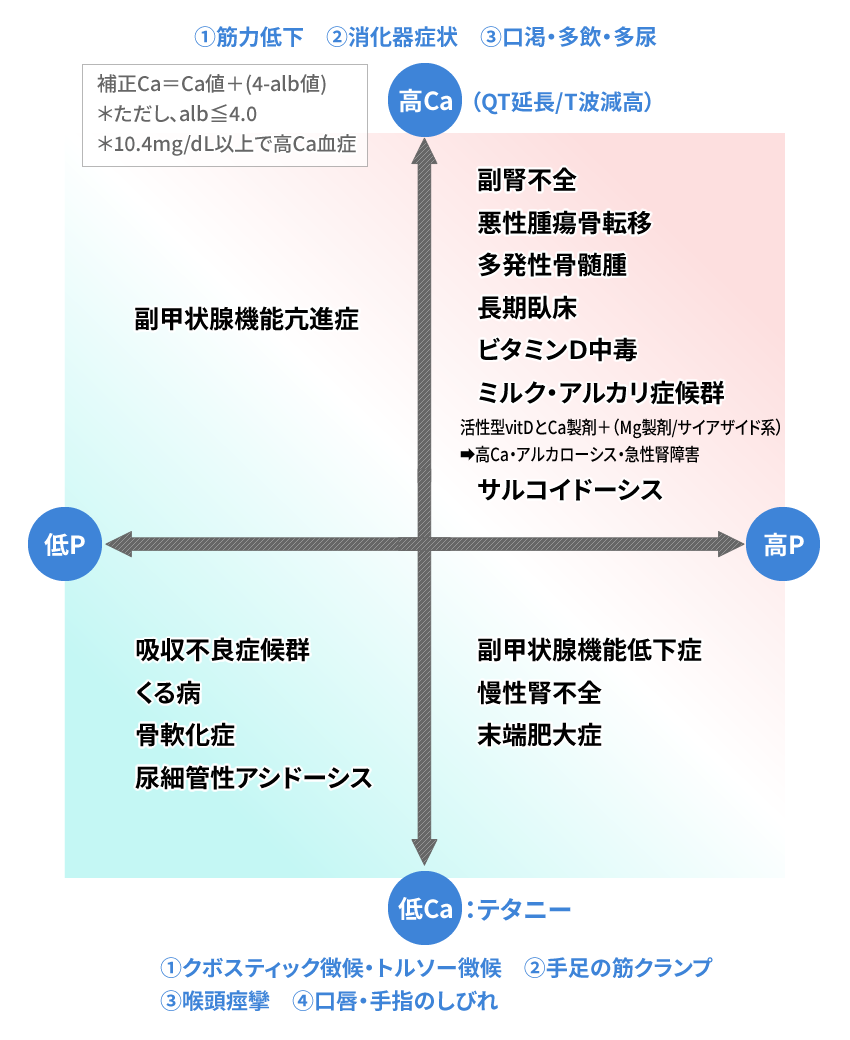
血液検査では、血清CaおよびP低値、ALP高値で疑いを抱き、さらにPTH、25(OH)ビタミンD3で確認します。骨密度測定でYAM定値も、診療所レベルで確認可能です。
血清CaおよびP値から分かる、いろいろな鑑別すべき疾患の表です。