日常外来診療に基づいた総合内科のアプローチ
-- 臨床研修医のために --
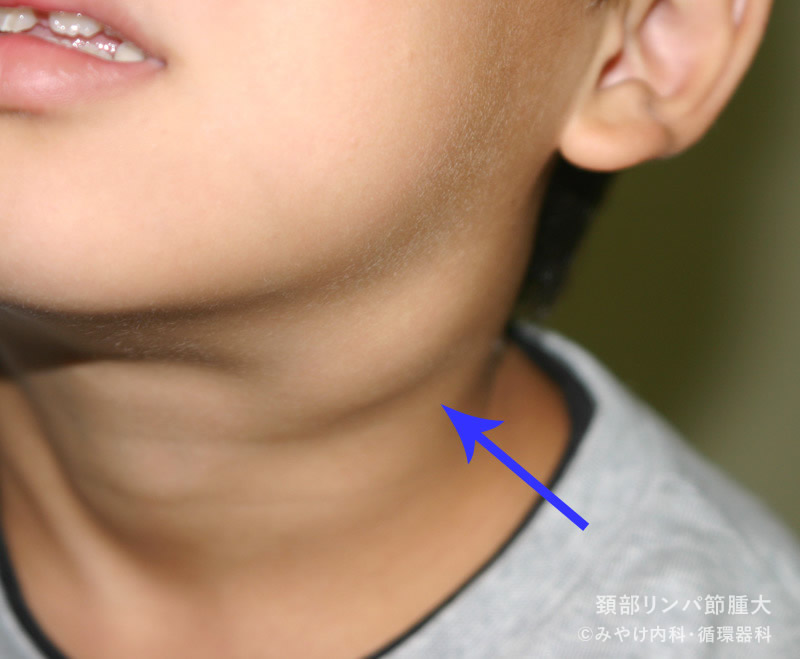
リンパ節腫大
内科診療所でみる機会の多いリンパ節腫大は、患者からの自己申告によるものがほとんどです。部位としては頸部、腋窩、鼠径部のリンパ節腫大が多く、その中でも頸部リンパ節腫大が最多です。実地診療で遭遇する機会の多い疾患について述べることにします。
以前は耳介後部のリンパ節腫大と言えば風疹が特徴的でしたが、最近は学童の風疹を診断する機会はほとんどなくなりました。しかし、忘れてはならない疾患の一つです。
成人の耳介後部のリンパ節腫大を認めた場合、アトピー性皮膚炎のひっかき傷やピアスからの感染、帯状疱疹などを考えます。帯状疱疹の場合、疱疹の出る数日前から頸部リンパ節腫脹をきたすことがあり、前もって説明しておくことが大切です。
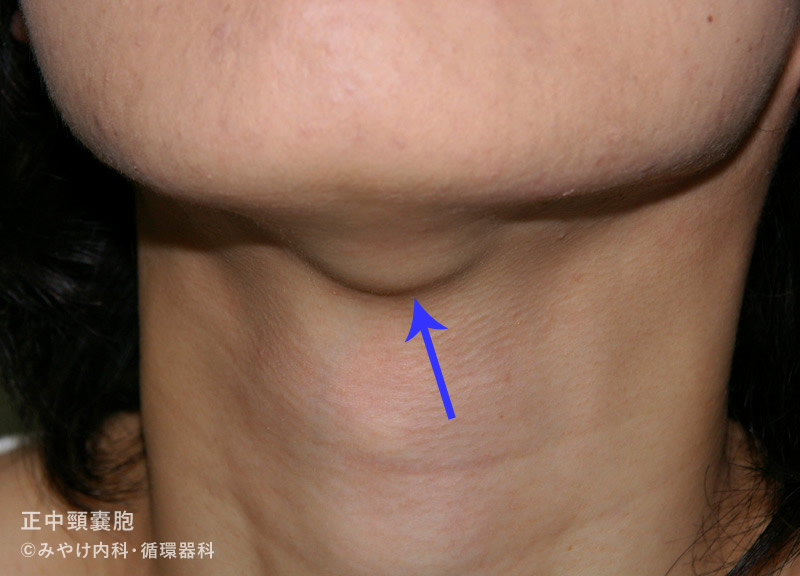
リンパ節腫大とは異なりますが、頸部腫瘤の鑑別として正中頸嚢胞および側頸嚢胞があります。成人になってから腫瘤が大きくなり、そうして初めて受診される方は珍しくありません。
幼少期には感染を繰り返すことがありますが、成人では頸部腫瘤を主訴に受診します。頸部超音波検査で嚢胞を確認すれば、診断が可能です。
甲状腺や唾液腺の疾患に関連して頸部リンパ節腫大を生じることがあり、このような場合にも頸部超音波検査は有用です。
有痛性頸部腫瘤の鑑別に亜急性甲状腺炎があります。亜急性甲状腺炎は上気道炎症状を前駆症状として破壊性甲状腺炎をきたす疾患で、局所の疼痛と甲状腺機能亢進症状を呈します。痛みは数日から数週後に反対側に移動することがあります(クリーピング現象)。
甲状腺の痛みはしばしば「のどの痛み」と表現される場合があり、嚥下により甲状腺は上下方向に移動するため嚥下痛を生じることがあります。甲状腺に一致して有痛性腫瘤を触知し、頸部超音波検査では辺縁不整の低エコー域を認め、診断は比較的容易です。
発熱とリンパ節腫大と頸部腫瘤
発熱と頸部リンパ節腫大を伴う疾患は、年齢によってたいへん重要な疾患が含まれます。
幼少時には川崎病をまず考えます。川崎病の発症ピークは1歳前後ですが、それを過ぎてから発症した幼児期や学童期の川崎病では、病初期から大きな頸部リンパ節腫大を伴う印象があります。
流行性耳下腺炎は耳下腺腫脹から発症することがほとんどですが、まれに顎下腺腫脹から発症することがあります。経過を追うと耳下腺腫脹を伴ってくると診断ができますが、顎下腺腫大が目立ち耳下腺腫大は軽度の場合、診断が困難で抗体検査の結果に頼ることがあります。
高校生から若者の発熱と頸部リンパ節腫大と言えば、EBウィルス感染症と菊池病をまず考えます。EBウィルス感染症は特徴的な臨床症状、血液検査結果などから推測することは比較的容易です。
難しいのは菊池病(亜急性壊死性リンパ節炎)です。若者で発熱と頸部リンパ節腫大がありEBウィルス感染症が除外できれば、次に考えるのは菊池病です。しかし、菊池病の診断が困難な場合が少なくありません。
EBウィルス感染症は若年層にみられますが、年齢が上がるとサイトメガロウィルス(CMV)やHIV感染を念頭に検査を進めます。CMV感染症は伝染性単核症の5~7%を占めると言われます。他のウィルスに比べてリンパ節が腫れにくい、肝機能障害が強くなりやすい特徴があります。
中年患者の長引く発熱や倦怠感の鑑別には、咽頭所見や頸部リンパ節腫大の所見の乏しいCMV感染症を含めるべきですが、肝機能障害や異型リンパ球の有無で判別できます。
後天性トキソプラズマ感染症は細胞内寄生原虫であるToxoplasma gondi による人畜共通感染症です。ヒトへの感染経路は、猫の糞便に汚染された土や井戸水のオーシスト、または十分加熱されていない肉や生ハム・ソーセージのシストの経口摂取によります。
不完全や加熱処理の肉を摂取する文化の欧州(特にフランスや中央ヨーロッパ)や衛生状態の悪い熱帯地域で多いですが、我が国でも全国的にみられます。すべての家畜に感染している可能性がありありますが、特に羊肉(ラム)はリスクが高いため十分な加熱が必要です。
後天性トキソプラズマ症の8割は不顕性感染で、2割に発熱やリンパ節腫大などの急性症状を示しますが、概して軽症です。リンパ節腫大は頸部に多くみられます。
網脈絡膜炎などの臓器障害を認める場合を除いて、免疫機能正常な患者は経過観察のみで良いとされます。妊娠可能年齢の女性の場合は、後天性トキソプラズマ症を予防するため、感染から半年は妊娠を避けるように指導します。
ネコ引っ掻き病(cat scratch disease:CSD)はネコによる掻爬や咬傷を発端とし、受傷部位の所属リンパ節腫大や発熱を主な症状としますが、ネコによる掻爬や咬傷の病歴を認めないこともあります。ネコに寄生するネコノミからもBartonella hennselae が検出されており、ネコノミからの直接感染もありえます。
局財政リンパ節腫脹は85~90%の症例にみられ、発症部位は上肢(46%)、頸部(26%)、鼠径部(18%)の順にみられます。リンパ節腫脹は2~8週で自然軽快しますが、肝・脾臓・中枢神経などに播種した場合や免疫不全ではマクロライド系抗菌薬を使用します。本症によるリンパ節腫脹は、通常有痛性かつ片側性です。
【菊池病について】
菊池病は主として小型(直径1~2cm)の有痛性片側頸部リンパ節腫大を呈する原因不明の疾患で、若年女性に好発します(男女比1:4)。
発熱(35%)、皮疹(10%)、関節炎(7%)、倦怠感(7%)、白血球減少(43%)などを伴い、数ヶ月で自然寛解します。盗汗も3~43%にみられます。菊池病のキーポイントは有痛性片側小型リンパ節腫大ですが、無痛性も稀でなく両側性も3%程度に認められることに注意します。
このような所見は扁桃炎や風邪に関連したウィルス感染症でもしばしば見られるため、診断に困難を伴うことがあります。高校生など若者の長引く発熱では、両親の不安も大きくなります。内科診療所の泣き所の一つは、診断がつかないとすぐに専門病院の紹介を求められることです。菊池病を念頭にあらかじめ説明をしておくことは信頼感をつなぎ止めるのに役立ちます。
*菊池病診断のむつかしさ
ふだん健康な高校生などの若者、特に若年女性の原因不明の長引く発熱で、血液検査に特徴的な所見がない場合、まず菊池病を考える必要があります。
年齢に関してですが、若年であれば診断は比較的容易ですが、30歳~40歳でも菊池病が発症することがあります。この場合には、悪性リンパ腫やSLEなど鑑別診断が多くなります。最終的にはPET-CTやリンパ節生検に頼ることになります。
鼠径部および腋窩リンパ節腫大
鼠径部リンパ節腫大
鼠径リンパ節は水平群と垂直群に分けられ、水平群は腹腔・骨盤・膣部から、垂直群は下肢から環流します。水平群のリンパ節腫大では鼠径リンパ肉芽腫症などの性感染症を鑑別します。垂直群ではネコ引っ掻き病などの下肢からの感染を疑います。
鼠径リンパ肉芽腫症は性感染症STDの一つで、熱帯地域ではSTDの数%を占めますが、先進国では非常に稀で、本邦では輸入感染症として年に数例報告されるのみです。
Chlamydia trachomatis は15の血清型に分類され、血清型により結膜炎、非淋菌性尿道炎、子宮頸管炎、直腸炎、肺炎など、症状が異なります。本症は感染後10~14日で陰部に単純疱疹に類似した小丘疹が単発しますが、自覚症状を欠くために気づかないうちに自然消退し、その後所属リンパ節が腫脹して自然排膿するようになります。第一選択薬はテトラサイクリンです。
腋窩部のリンパ節腫脹
中年女性の腋窩リンパ節腫大では乳癌のリンパ節転移をまず考えます。
乳房自体に異常所見を認めない腋窩リンパ節腫大では潜在性乳癌を鑑別します。潜在性乳癌とは、乳癌の腋窩リンパ節転移を認めますが、臨床的には乳房内に原発巣を特定できないものを指します。
腋窩に腫瘤を認めるも乳房に腫瘤がない場合、潜在性乳癌または他臓器悪性腫瘍のリンパ節転移、皮膚付属器由来の腫瘍に加え、異所性乳癌を鑑別します。
胎生期には乳腺堤線に乳腺原基が存在し、その1対が前胸部で発達して固有乳腺となります。残りの乳腺原基のうち、退縮せずに発育したものが副乳で、乳腺堤線から分離したものが迷入乳腺です。
副乳と迷入乳腺は臨床的には区別困難なことも多く一括して異所性乳腺と呼び、日本人では1~6%の保有率とされます。異所性乳癌の頻度は全乳癌の0.2~0.6%で、その80%以上が腋窩に発生します。
中高年のリンパ節腫大
若年者のリンパ節腫大では1ヶ月程度様子をみて消退しないようであれば、見逃し不可疾患を考えることができます。中高年のリンパ節腫大では悪性疾患の除外を第一に考えます。
中高年者に多い悪性リンパ腫を診断するには生検が必要となります。3cm以上のリンパ節腫大は悪性リンパ腫か悪性腫瘍転移の可能性が高いので、必ず生検を考えます。
持続時間も重要なポイントで、ウィルス感染症によるリンパ節腫大では1ヶ月以内に消失することが多いため、1ヶ月以上持続するリンパ節腫大も生検の対象になることが多いです。
結核性リンパ節炎ですが、本症は肺外結核の中で胸膜炎の次に多く、単一領域の局所性結核性リンパ節炎は、原因のほとんどが結核菌の再活性化によるものです。
一方、全身性の結核性リンパ節炎の場合は、HIV感染症を合併している可能性が高いです。結核性リンパ節炎に限らず、肺外結核ではHIVが隠れているケースが多いので、除外が必要になります。
リンパ節腫大のまとめ
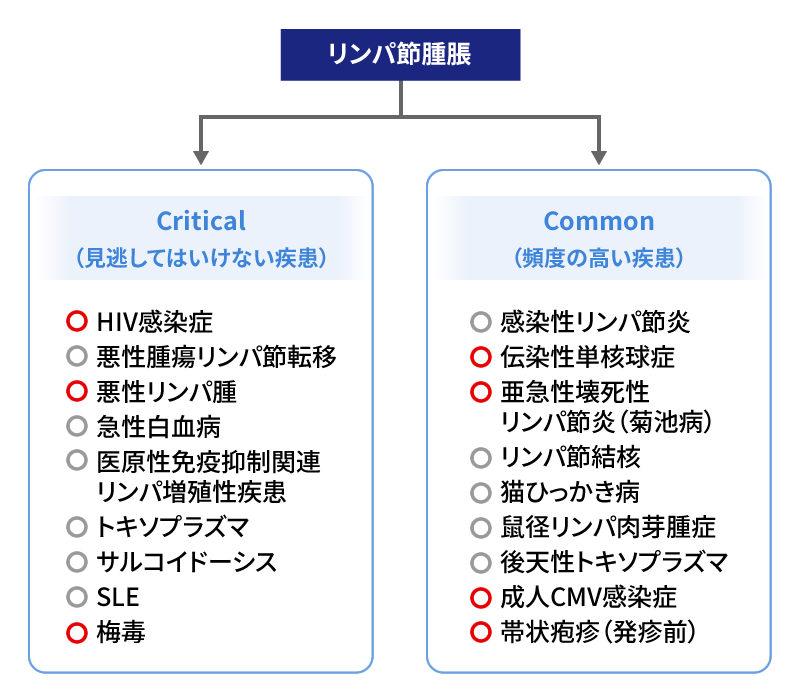
リンパ節腫大の原因で最も多いのは感染に伴う反応性リンパ節腫大ですが、伝染性単核症、菊池病、リンパ節結核もコモンです。一方、悪性リンパ腫・白血病、癌転移、膠原病・血管炎、薬剤性、HIV感染症は見逃し不可疾患の代表です。
ウィルス感染症による反応性リンパ節腫大は1ヶ月以内に自然消退することが多いので、1ヶ月程度様子をみて消退しないようであれば、見逃し不可疾患を考えます。
中高年のリンパ節腫大は悪性疾患が多くなります。分布、リンパ節事態の所見、脾腫の有無、随伴症状の有無をみて、怪しければ1ヶ月待つことなくリンパ節生検に進みます。
全身のリンパ節腫脹をきたす疾患には、感染症や慢性/急性リンパ球性白血病、悪性リンパ腫など悪性疾患の他に、免疫疾患、脂質蓄積症、内分泌疾患、その他の疾患があります。このうち、免疫疾患にはRAやSLEなどがあり、脂質蓄積症にはGaucher病やFabry病などがあります。
その他の疾患にはCastlemann病、サルコイドーシス、菊池病などがあります。これら原因不明のリンパ節腫脹にはリンパ節生検が有用です。