日常外来診療に基づいた総合内科のアプローチ
-- 臨床研修医のために --
関節痛診断のための検査の進め方
内科診療所では関節痛や筋肉痛、しびれなどの相談を受けることがしばしばあります。その中には絞扼性神経障害や整形外科の疾患も多く含まれ、内科でもそれらの基本的な知識が求められます。
困難に感じるのは、複数の部位の関節痛を生じて受診され、いろいろ検査をしても原因が特定できない場合が少なからずあることです。私の力不足もありますが、専門医でも難しいのではないかと直感的に感じることがあります。
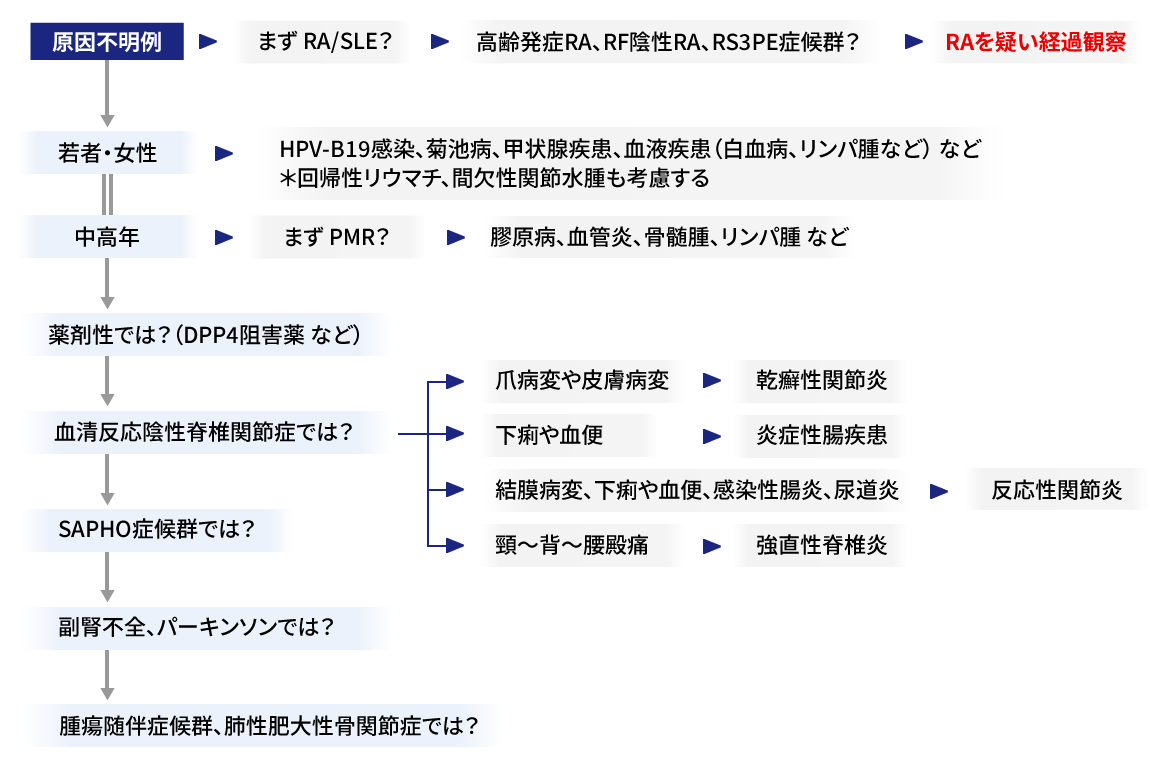
年齢に関わらず、このような場合は常に関節リウマチRA(seronegative RA?)を想定しながら経過観察する必要があるのではないかと感じます。次いで、HPV-B19感染を疑うのが重要ではないかと考えます。
高齢者に多いリウマチ性多発筋痛症PMRや若い年齢層の回帰性リウマチでもRAの移行に注意します。
さて seronegative RAおよび早期RA、診断未確定関節炎UAについて、重要な記載のある次のサイトをまとめます。
■RF/抗CCP抗体陰性のRAの特徴
(https://www.jmedj.co.jp/files/item/books%20PDF/978-4-7849-5345-5.pdfから抜粋)
seronegative RA
- seronegative RAはRFと抗CCP抗体が陰性のRAを意味する。
- RF陽性のRAに比べ、関節炎が軽い症例の率が相対的に高い。
- 高齢発症の集計では、RF陰性例は肩罹患が多く関節破壊が少ない。
- RAではない症候性のRA病態のうち、代表はHPV-B19感染症が高い。多くは一過性だが、稀に慢性関節炎に移行しRFが出現する例もある。
RAを早期診断しようとするときの問題点
- RAはいきなり持続性の腫脹が多発するのではなく、腫脹のない痛み・重み、移動性・変動性の痛み、少数関節の腫脹、という時期を経る。あとで振り返って発症時期が分かることもある。
- 疼痛がRAの早期徴候とも言えない。間質性肺炎がRAに先行する例もあれば、両手の腱鞘炎のみが月単位で先行し、遅れて多関節炎を示すRA患者群もある。誘因のない手・指の腱鞘炎(とくに両側性)ではRAの可能性を考える。
診断未確定関節炎(undifferentiated arthritis:UA)
- 新規発症の関節炎で、自然軽快せずに診断未定となっているものをUAと呼ぶ。UAの多くは、(1─2年の観察では)RAに至らないようである。
- UA群を1年追跡した長崎大の研究では、“RF・抗CCP抗体・MRI骨髄浮腫像”の組み合わせが、約80%の陽性的中率でRAを予測した(Arthritis Rheum 2009,61:772)。
さらに、日常的に稀ならず遭遇するPMRについても注意を要します。また自験例から、回帰性リウマチについて少し述べます。
■リウマチ性多発筋痛症PMR
高齢者の四肢近位部の疼痛や可動域制限(特に両上肢の挙上困難)があればリウマチ性筋痛症PMR考慮しますが、PMRでは筋肉痛やこわばりが主症状で関節炎は原則として生じないと言われます(*1)。
PMR様症状で発症し経過中に関節リウマチ発症したケースがあり(自験例)、やはり関節リウマチを常に鑑別する必要を感じます。
関節リウマチは関節滑膜に炎症が限定されること多いですが、腱鞘炎が唯一の初発症状となり、関節滑膜炎が年単位で遅れて出現することがあります。難治性または多発性の腱鞘炎、腱付着部炎、滑液包炎では関節リウマチを鑑別する必要があります(*2)。
PMRと診断した場合には、多発性骨髄腫、巨細胞性動脈炎GCA、悪性腫瘍の合併に常に注意します。
(*1)山下裕之:臨リウマチ、2014;26(3):216-23
(*2)生坂正臣:日本医事新報、2021;No.5058:外来診断学 第241回
■回帰性リウマチ
回帰性リウマチは周期的に関節炎(関節が腫れ、痛み、赤み、熱を持つ)を繰り返す病気です。回帰性リウマチの好発年齢は20歳代から50歳代まで広く男女差はありません。
回帰性リウマチの一部では一定期間の経過後に症状の完全消失が見られることもありますが、20~60%は典型的なRAに移行することが知られています。
回帰性リウマチの約半数は発作時にリウマトイド因子が陽性であり、一過性炎症反応性パラメータの上昇がみられることがありますが、明確な診断に至るようなものではありません。
自験例は、若い女性に手指の比較的典型的な回帰性リウマチ症状がありRF/抗CCP抗体陰性、専門病院ではRAを念頭に置いた免疫抑制剤の治療を受けています。
RFが陽性の回帰性リウマチでは発作の程度および頻度が重症であることが多く、RFが陰性と比較してRAに約3倍移行しやすいとする報告や、関節リウマチに移行する時期にリウマトイド因子が陽性化するとの報告もあります。
(https://kompas.hosp.keio.ac.jp/sp/contents/000727.html)
■腰背部痛では
腰背部痛を訴える患者では「5Ms」という別の考え方をします(私案)。腰背部痛を訴える患者で整形外科の検査で原因が特定できなかった場合には、内科的に「5Ms」、すなわち
5MsMalignant Lymphoma + Myeloma + Metastasis + Myelitis + Osteomalacia
を鑑別するという考え方です(私案)。これはたいへん重要な考え方と思いますが、詳しくは本サイト「原因の明らかでない腰背部痛および脊柱の痛みでは5Ms を考える」で別に述べています。
さて本論に入ります。腰背部以外の関節痛を主訴に訪れた患者の鑑別診断をフローチャートにまとめて考えます。
関節痛診断のための検査の進め方
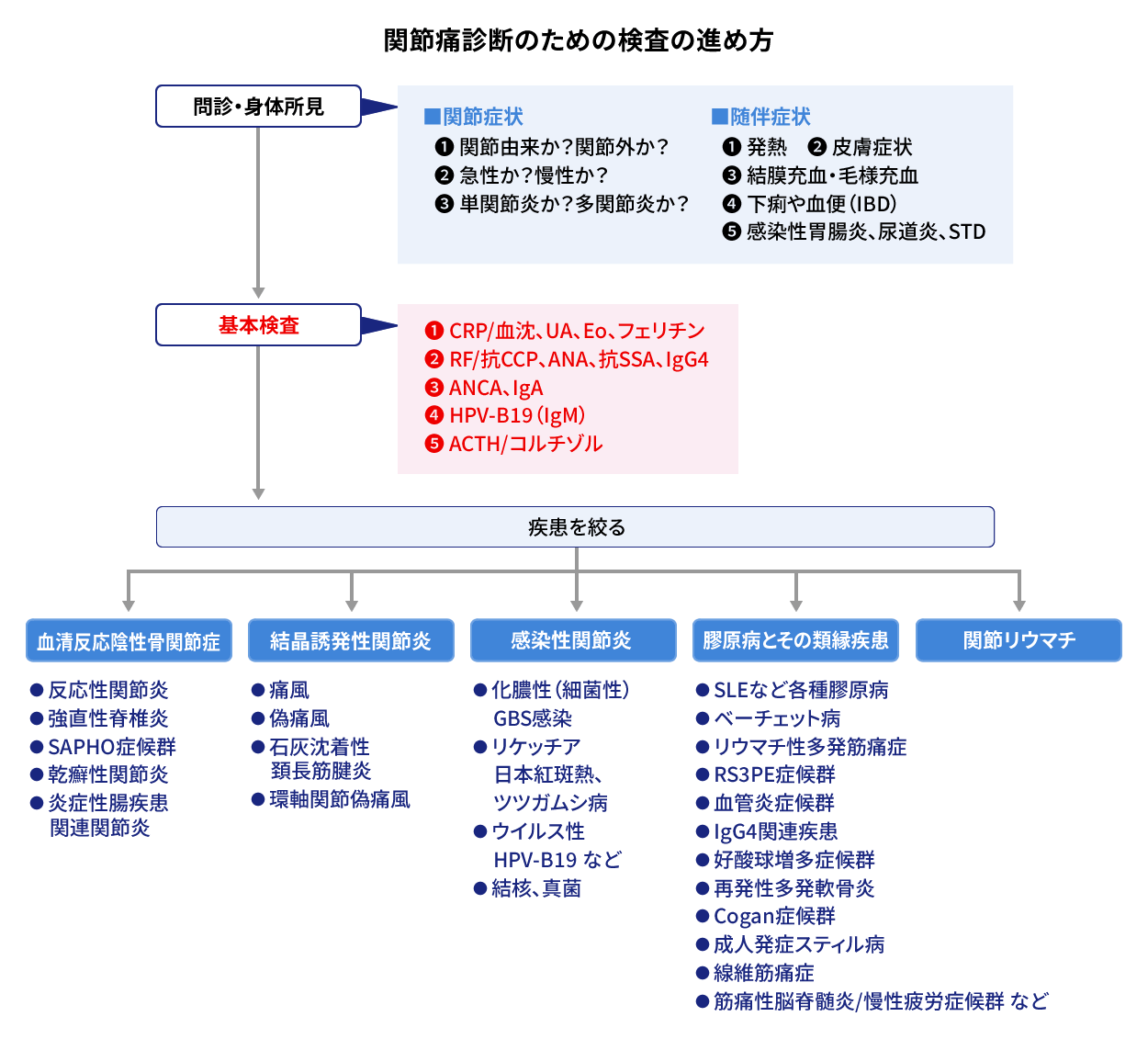
■関節症状をみた場合には、次のことに注意します
1)本当に関節由来かどうかを見きわめます。そのためには、自動時と他動時で関節可動域の違いや痛みに差があるか注意します。
自動と他動の両方で可動域制限があり痛みが増強するなら関節由来、他動時に改善する場合は関節周囲(腱、靭帯、滑液包、筋肉、骨など)由来や神経痛、放散痛を考えます。
つまり、
自動痛他動痛関節由来 、
自動痛他動痛関節外
*介達痛とは:離れた箇所をトントンと叩いたり、骨に軸圧を加えたり、少し引っ張ってみたりした際、骨折した箇所に痛みが走る場合には骨折を疑います。介達痛は骨折特有の痛みと言われますが、捻挫や打撲、脱臼においても痛みがみられる場合があります。
炎症の 4 徴(腫脹・発赤・熱感・圧痛)を確認します。朝のこわばりの持続時間により
30 分以上は炎症性、30 分未満は非炎症性を考えます。
2)発症が急性、亜急性、慢性か注意します。さらに、3)罹患関節が単関節炎、少数関節炎(1カ所から数カ所)、多関節炎に区別します。
関節リウマチは慢性(対称性)多関節炎として有名ですが、発症初期には急性~亜急性かつ単関節炎~少数関節炎のこともあることに注意します。
| 急性 | 亜急性 | 慢性 | |
|---|---|---|---|
| 単 関 節 炎 |
化膿性関節炎 結晶性関節炎 回帰性リウマチ 間欠性関節水腫 |
結核性関節炎 (とくに股関節) |
|
| 少 数 関 節 炎 |
GBS関節炎 PMR 血管炎 |
血清反応陰性関節症 関節リウマチ 膠原病と類縁疾患 |
傍腫瘍症候群 副腎不全 パーキンソン病 薬剤性 |
| 多 関 節 炎 |
ウイルス性関節炎 その他の 感染性関節炎 |
関節リウマチ 筋痛性脳脊髄炎/CFS 線維筋痛症 |
・GBS関節炎(Group B 連鎖球菌)
・PMR(リウマチ性多発筋痛症)
・CFS(choronic fatigue syndrome)
図表2は私案であることをお断りします。黒字の疾患は図1に記載した疾患、赤字は図1には記載していない疾患です。
■関節炎をみた場合には、随伴症状や身体所見に気をつけます
特に、診断につながる身体所見として皮膚病変とくに爪の変化、そして眼症状に注意します。
❶発熱
発熱を伴う関節炎は図表2の中では、急性発症の中に含まれる疾患が多いです。化膿性関節炎、結晶性関節炎(とくに偽痛風)、感染性関節炎(日本紅斑熱、ツツガムシ病を含む)などが挙げられるかと考えます。
❷皮膚症状:とくに乾癬性関節炎の爪病変は見逃しやすく、注意します!
乾癬性関節炎の特徴は、仙腸関節炎・脊椎炎、非対称性の少数関節炎、アキレス腱の踵骨停止部の発赤・腫脹(付着部炎:enthesitis)、指趾のソーセージ様の腫脹(指趾炎:dactylitis)、眼病変などです。
乾癬の好発部位は被髪頭部、膝や肘などの四肢伸側、臀部、爪などであり、積極的に確認しないと見逃すことがあります。乾癬患者の15%では皮疹よりも関節炎が1年以上先行するため、初期には診断を確定できないことがあります。
乾癬の爪病変は多彩で、爪が厚くなったり、剥がれたり、くぼみができたり、といった変化(爪剥離症、陥凹、過角化)を示します。いわゆる「水虫」のような見た目になることもあるので注意しましょう。
成人スティル病のサーモン・ピンク疹と呼ばれる掻痒を伴わない紅斑、HPV-B19感染による四肢のレース状紅斑があります。
SAPHO症候群は掌蹠膿疱症の他、膿疱性乾癬、化膿性汗腺炎、重症座瘡などの慢性皮膚疾患を伴いますが、診断基準(1988年Benhamou CLらによる基準)にもあるように皮膚病変を伴わない場合には診断が難しくなります。
日本紅斑熱やツツガムシ病では、全身に母指頭大(1~2cm)までの紅斑が汎発し、紫斑を混じることもあります。
RS3PE症候群では手指や下腿部の強い浮腫が特徴的です。
原因の特定できない紅斑性皮疹と関節痛の合併は、膠原病および類縁疾患を疑う手がかりになります。
❸眼症状
眼球結膜の充血(赤目)は、内科的に重要な疾患が多く含まれます。赤目の性状を結膜炎による結膜充血とぶどう膜炎や強膜炎で生じる毛様充血に分けて考えます。
分布する血管が円蓋部(眼瞼翻転部)から入る結膜充血は眼瞼結膜を含み眼球結膜周辺に顕著です。また、眼脂分泌腺を含むため、眼脂を伴いやすいですが痛みはありません。
一方、毛様充血は虹彩や毛様体に近い輪部(角膜周囲)の充血が強くなります。ぶどう膜炎は脈絡膜を含むため霧視などの視力障害を生じやすく、強膜炎では眼痛を伴うことが多いとされます。
毛様充血は明らかでないことが多く、眼瞼結膜に充血を伴わない赤目ではより重篤な疾患が潜んでいる毛様充血を考慮すべきです。
関節リウマチの0.2~6%で関節外病変として強膜炎を合併することが知られています。
一方、強膜炎のおよそ半数で関節リウマチ、血清反応陰性関節炎、再発性多発軟骨炎、Cogan症候群、SLE、ベーチェット病、サルコイドーシス、炎症性腸疾患、結節性多発動脈炎などの全身性疾患の合併がみられ、中でも関節リウマチに伴うものが最多です(日本医事新報:No.4784、2016.1.2;生坂正臣 外来診断学)。
ポイント1結膜充血と毛様充血の区別は簡単ではありませんが、眼瞼結膜の充血を伴えば結膜充血の疑いが強くなります。毛様充血ではぶどう膜炎や強膜炎の可能性を考えます。
❹下痢や血便(IBD)
炎症性腸疾患IBDでは5~10%程度(多い報告で20%)の人に腸管以外の症状を伴います。関節炎以外には皮疹(結節性紅斑、壊疽性膿皮症)が有名です。
関節炎は大きく分けると末梢性と仙腸関節炎に分けられます。末梢性関節炎は少数関節炎(5関節未満)の場合と多発関節炎の場合とがあります。
少数関節炎は膝や足関節に起こりやすく、多発関節炎はそれらに加えて手指関節を含めた上肢の関節に起こりやすいです。関節リウマチと異なり、通常は骨の破壊をきたしません。
仙腸関節炎は慢性(3ヶ月以上)の経過をとり腰痛や臀部痛を特徴とします。重症では腰椎・仙椎が石灰化した靭帯で拘縮し、腰を曲げたり振り返ったりする動作ができなくなるため、注意が必要です。
❺感染性胃腸炎、尿道炎、STD(反応性関節炎)
反応性関節炎は、関節以外の部位の細菌感染症後に起こる関節炎のことです。関節炎、仙腸関節炎、腱付着部炎を呈しますが、関節炎は主として下肢の関節に多くみられますが、1か所~数か所といったごく少数の関節にしか起こりません。
仙腸関節炎では腰部~臀部の痛みを自覚します。腱付着部炎はアキレス腱が踵骨に付着する部位あるいは足底腱膜が踵骨に付着する部位などに比較的高頻度に起こりやすいです。
一般的にこれらの症状が出現する1~4週間程前に、尿路感染症もしくは細菌性の下痢といった細菌感染症を先行して起こしています。反応性関節炎を起こす菌としてはクラミジア・トラコマチス、サルモネラ菌、赤痢菌、エルシニア、カンピロバクターなどが知られています。
関節痛診断の流れ
寝違いについての考察
寝違いについて私見を述べたいと思います。寝違いの相談をうけることは珍しくありませんが、個人的には次の2つの疾患を常に鑑別するようにしています。その疾患は、石灰沈着性頸長筋腱炎と環軸関節偽痛風(CPPD)の2つです。これらの疾患の大きな特徴は好発年齢と運動制限の方向です。
| ❶石灰沈着性 頚長筋腱炎 |
❷環軸関節 偽痛風 |
|
|---|---|---|
| 好発 | 20~50歳代、 性差なし |
60歳以降の女性 |
| 発熱 | 軽度 | あり |
| 嚥下痛 | あり | なし |
| 重篤な 合併症 |
なし | なし |
| MRI検査 | 咽頭後壁にT2強調 画像で高信号域 |
- |
| CT検査 | 環軸椎前方の 石灰沈着 |
軸椎歯突起周囲 の石灰沈着 |
| 成因 | 主にハイドロキシ アパタイト |
主にピロリン酸 カルシウム |
| 治療 | NSAIDs、 ステロイド |
NSAIDs、 ステロイド |
❶石灰沈着性頸長筋腱炎
石灰沈着性頸長筋腱炎は20~50歳代に好発し、急性発症の頸部痛、嚥下痛、頸部可動域制限を来す疾患です。頸長筋へのカルシウムハイドロキシアパタイト沈着による炎症が原因とされています。
腱炎を起こす部位はC1-2椎体前面が典型的ですが、C4-5、C5-6椎体前面も報告されています。頸長筋はC1からTh3付近までの椎体前面に付着する筋肉で、頸部の屈曲、伸展、側屈、回旋いずれの運動でも疼痛が誘発されます。嚥下時の疼痛も特徴です。
❷環軸関節偽痛風
環軸関節偽痛風は crowned des syndrome CDS としても知られています。好発年齢は一般的には60歳以降の高齢者ですが、より若い年齢でも起こることもあります。
環軸関節偽痛風は軸椎歯突起にある靱帯にピロリン酸カルシウムが沈着して起こる結晶誘発性関節炎(偽痛風)の一つです。頸椎上部は主に頸部の回旋運動に関与するため、環軸関節偽痛風では頸部の回旋時痛と回旋障害を生じます。
前述の石灰沈着性頸長筋腱炎では頸部の回旋障害だけでなく、前後屈でも疼痛を生じ運動制限を生じます。
高齢者に急性発症する頸部から上肢帯にかけての疼痛によりリウマチ性多発筋痛症PMRと誤診されやすいですが、頸部回旋運動の著しい制限、高熱(80.4%)、NSAIDsの有効性が鑑別点となります。
髄膜炎とは、髄膜が伸展する頸部前屈で痛みが増悪し、環軸関節が係わる回旋運動には支障がない点や非運動時には痛みが軽減するなどで鑑別可能です。

