日常外来診療に基づいた総合内科のアプローチ
-- 臨床研修医のために --
発汗障害とコリン性蕁麻疹
発汗障害は発汗過多を伴う疾患、発汗減少または無汗症を伴う疾患に分けることができます。
無汗症では健側の代償的な発汗過多と紅潮を伴うことがありますが、原因はあくまでも発汗減少にあり、間違えないように注意が必要です。
発汗の理解には神経解剖の知識が必要ですが、ここでは簡単にまとめながら無汗症を中心に説明します。
発汗障害(無汗症)を来す疾患
無汗症は次のように分類されます。
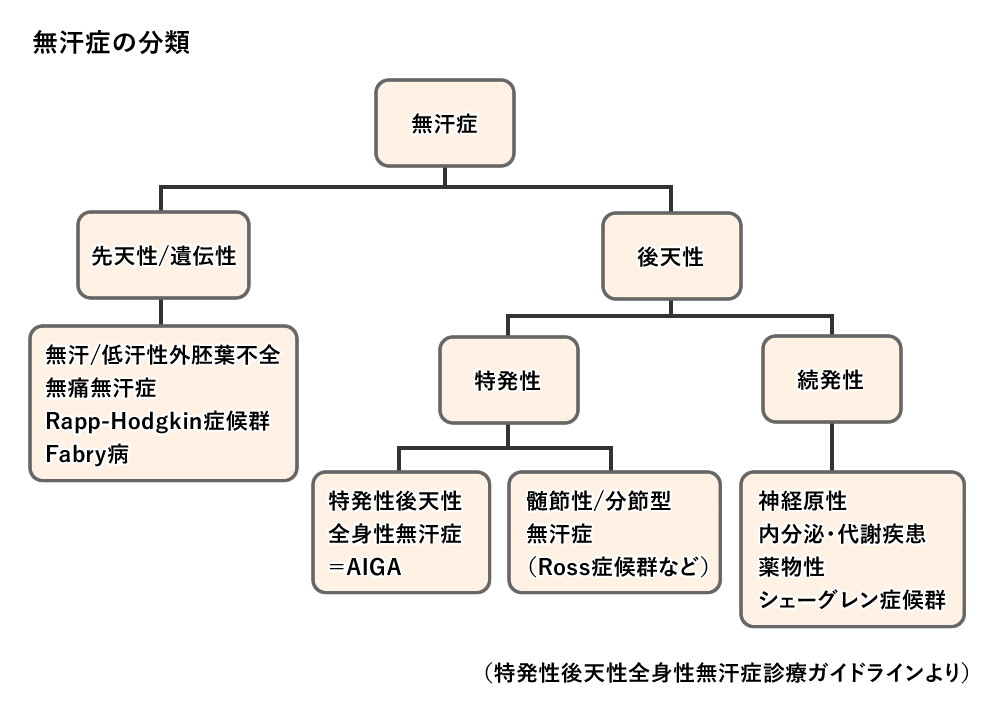
ここでは、内科的に興味のある「発汗障害を来す疾患」を次のようにまとめました。
発汗障害を来す疾患
- 多系統萎縮症、パーキンソン病、シェーグレン症候群
- 薬剤性(抗コリン作用)
- Horner症候群(Pancoast 腫瘍など)
- 分節型無汗症(特発性、ロス症候群、ハーレクイン症候群)
- 発汗障害を伴うコリン性蕁麻疹、後天性特発性全身性無汗症AIGA
- Fabry病
発汗障害を起こす神経内科疾患は、多系統萎縮症、パーキンソン病、シェーグレン症候群などが挙げられます。また、抗コリン作用のある薬剤も発汗障害を起こす可能性があります。
神経内科的に重要なのがHorner症候群です。Horner症候群の理解には、顔面の交感神経の解剖の知識が必要になります。
Horner症候群は交感神経遠心路の障害によって生じる、中等度縮瞳、眼瞼下垂(眼裂狭小)、眼球陥凹(眼球後退)を三大徴候とする症候群です。眼の徴候以外では、顔面の発汗低下と紅潮を特徴とします。
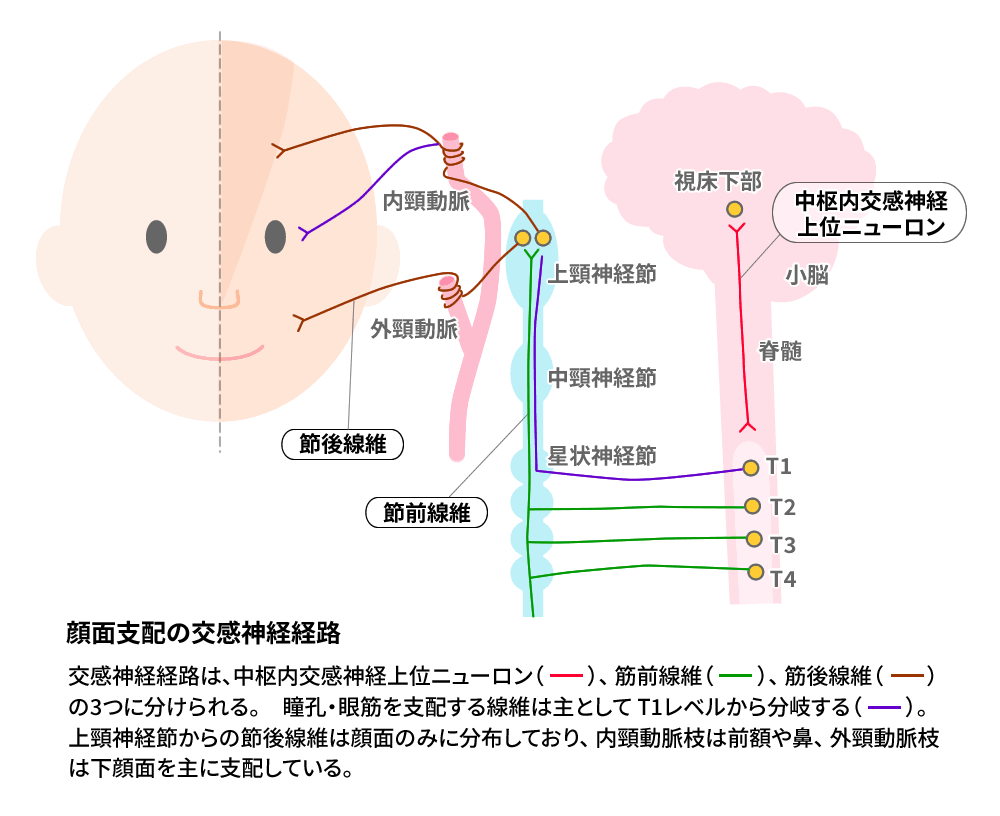
交感神経遠心路には3つのニューロンがあり、そのいずれが障害されても、本症候群を発症します。
交感神経遠心路は視床下部を発し脳幹、脊髄毛様脊髄中枢(C8-Th2)に至ります(第1ニューロン)、ついで節前ニューロン(第2ニューロン)は肺尖部を通り上行し、上頸部交感神経節で終わります。節後ニューロン(第3ニューロン)は顔面の血管、発汗神経は外頸動脈に沿って走り、一方眼瞼、眼球へのそれは内頸動脈に沿って頭蓋内にもどり各効果器を支配します。
第1ニューロン障害の代表例は、Wallenberg症候群、第2ニューロン障害は、頸胸部リンパ腺腫大による圧迫、腫大した甲状腺の圧迫、弓部胸部動脈瘤、肺癌の肺尖部浸潤(Pancoast腫瘍)などにより生じます。第3ニューロン障害は、内頸動脈の動脈瘤などにより生じます。
この顔面の交感神経支配は、次の分節型無汗症の理解にも重要です。顔面の特発性分節型無汗症では、健側で発汗過多と顔面紅潮が特徴です。発汗低下は自覚症状としては気がつきにくいことに注意します。特発性は上の表に挙げたような疾患が除外されて、原因が明らかでないときに診断されます。
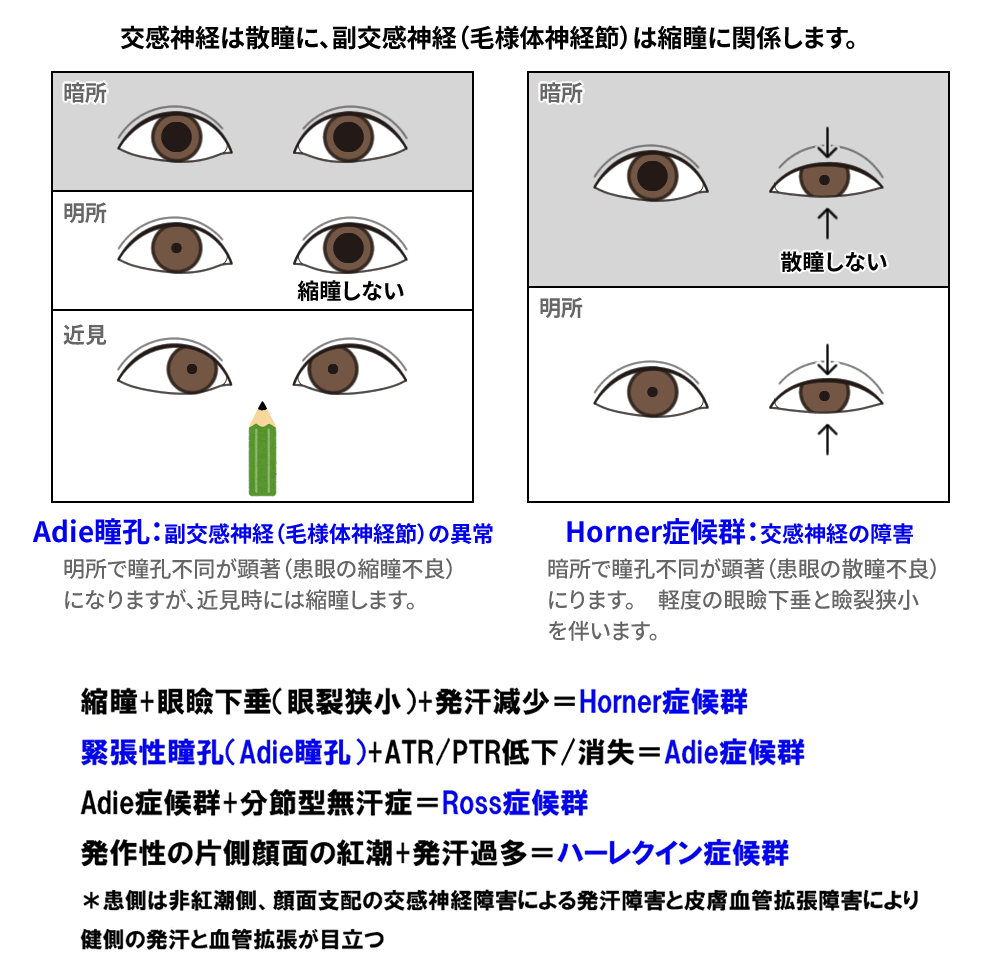
Horner症候群は、Th1/Th2から出た交感神経(第2ニューロン)の障害で起こります。副交感神経の障害では、これは主に毛様体神経節で起こりますが、緊張性瞳孔(Adie瞳孔)を生じます。
Adie瞳孔に腱反射(ATR/PTR)の低下/消失を伴う場合、Adie症候群と呼びます。Adie症候群に分節型無汗症を伴う場合を、Ross症候群と呼びます。
発作的に片側顔面の紅潮と発汗過多を生じる場合、ハーレクイン症候群と呼びます。実際の患側は非紅潮側で、顔面支配の交感神経障害による発汗障害と皮膚血管拡張障害により、健側の発汗と血管拡張が目立ちます。
さて、次にコリン性蕁麻疹について説明します。なぜここで述べるかというと、コリン性蕁麻疹は発汗と関係が深く、たいへん興味深い疾患だからです。軽症を含めると、内科外来でしばしば経験する重要な疾患です。
コリン性蕁麻疹
コリン性蕁麻疹は、通常の蕁麻疹とは異なり、個々の発疹が点状の膨疹です。身体の温まった入浴後に小さな膨疹が出ることがありますが、これがコリン性蕁麻疹です。
アセチルコリンAchを皮内に投与すると、発汗とともに膨疹を生じるため、Achを介する蕁麻疹と考えられています。運動、入浴、精神的緊張など発汗を促す刺激で出現します。
10~20歳代の若者に多く、膨疹はエクリン汗腺開口部に好発します。症状出現時にピリピリとした痛みを自覚することがあり、はなはだしい場合は第一の訴えになります。
コリン性蕁麻疹は大きく2つのタイプに分けることでき、①Ach直接誘導性減汗型、②Ach間接誘導性汗アレルギー型があります。
①は発汗低下を伴うタイプで、減汗性コリン性蕁麻疹と呼ばれます。一方、神経内科では原因不明の後天性無汗症を特発性後天性全身性無汗症AIGAと呼んでおり、2015年に難治性疾患に認定されました。
減汗性コリン性蕁麻疹もAIGAも若年男性に多く、急性発症し、減汗・疼痛・コリン性蕁麻疹を伴い、精神性発汗は保たれる特徴があります。両疾患は同じスペクトラムにあると考えられています。
Ach直接誘導性減汗型は、Ach受容体の発現がエクリン腺上皮細胞で低下し、そのため減汗となります。Ach受容体にトラップされずに行き場を失ったAchが、汗腺周囲の肥満細胞に直接働き脱顆粒を導きます。汗アレルギーはほとんどみられません。
Ach間接誘導性汗アレルギー型は、何らかの原因により(汗腺閉塞説があります)汗が真皮内汗管から漏れ出し、汗内アレルゲンによって肥満細胞の脱顆粒を導きます。汗アレルギーは多くみられます。
多汗症
原発性多汗症と続発性多汗症に分けられます。原発性多汗症の特徴は、発症が25歳以下であること、睡眠中に発汗症状がみられないことなどがあります。
続発性多汗症の原因として、NSAIDS など薬剤の副作用、結核などの感染症、バセドウ病などの内分泌異常、悪性リンパ腫、カルチノイド腫瘍などの腫瘍性疾患、うっ血性心不全など心疾患などさまざまな原因が挙げられます。

