日常外来診療に基づいた総合内科のアプローチ
-- 臨床研修医のために --
視床・大脳基底核の疾患
総論は「直感的な神経・筋疾患の診かた」に述べていますので、始めにご覧ください。
大脳基底核は大脳皮質と視床、脳幹を結びつけている神経核の集まりです。大脳は外周部が灰白質ですが、大脳基底核は大脳の深い所にあるのにもかかわらず灰白質(すなわち神経細胞の集まり)です。大脳基底核は、線条体・淡蒼球・黒質・視床下核からなります。
ここでは視床と大脳基底核が関与する疾患についてまとめました。あくまでも私見であることをお断りします。
臨床症状
視床の障害
視床病変では、運動障害や感覚障害などの神経症状だけでなく、 失語症や半側空間無視、
記憶障害など多彩な神経心理学的症状をしばしば伴います。
視床の感覚障害としては、当初は感覚低下などを起こしますが、慢性期になると視床痛という「表現困難な灼熱痛」を反対側に生じることがあります。 出血が視床を超えて前方へ大きくなると、内包が障害され反対側の片麻痺が起こるようになります。
手口感覚症候群は、 片側の手と同側の口周囲のしびれを中心とした特異な分布の感覚障害です。大半は視床を含む血管病変により生じるとされていますが、その症状が軽微なこともあり見逃されることも多いです。
大脳基底核の障害
大脳基底核は大脳皮質と視床・脳幹を結びつけている神経核の集まりで、小脳とともに身体の運動をスムーズにする役割があります。運動調節機能のほか、大脳基底核は認知機能・感情・動機づけや学習などさまざまな機能に関与したいへん複雑です。
大脳基底核に異常が生じると、臨床的にはアテトーゼ、バリズム、ジストニア、ジスキネジア、振戦などの様々な不随意運動が生じます。
視床障害は脳血管障害により起こることが多いのですが、大脳基底核障害は神経内科的な病因により起こることが多く、パーキンソン病など重要な疾患が多く含まれます。
神経症状
直感的に視床障害を疑うべき神経所見は、運動麻痺と感覚障害の他は特徴的な所見はありません。運動障害の多くは血管障害が原因で起こる内包を巻き込んだ片麻痺です。
片側の手のしびれと口周囲のしびれがあれば、視床障害を疑います(手口感覚症候群)。口周囲のしびれを見逃すと、手のしびれから頸椎障害や末梢性ニューロパティと間違えやすいので注意を要します。
大脳基底核障害の症状は多様ですが、直感的には不随意運動をみたら大脳基底核障害を想起します。代表的な大脳基底核の症状はパーキンソニズムです。
【パーキンソニズム】・振戦、動作緩慢、筋強剛(筋固縮)、姿勢保持障害(転びやすい)
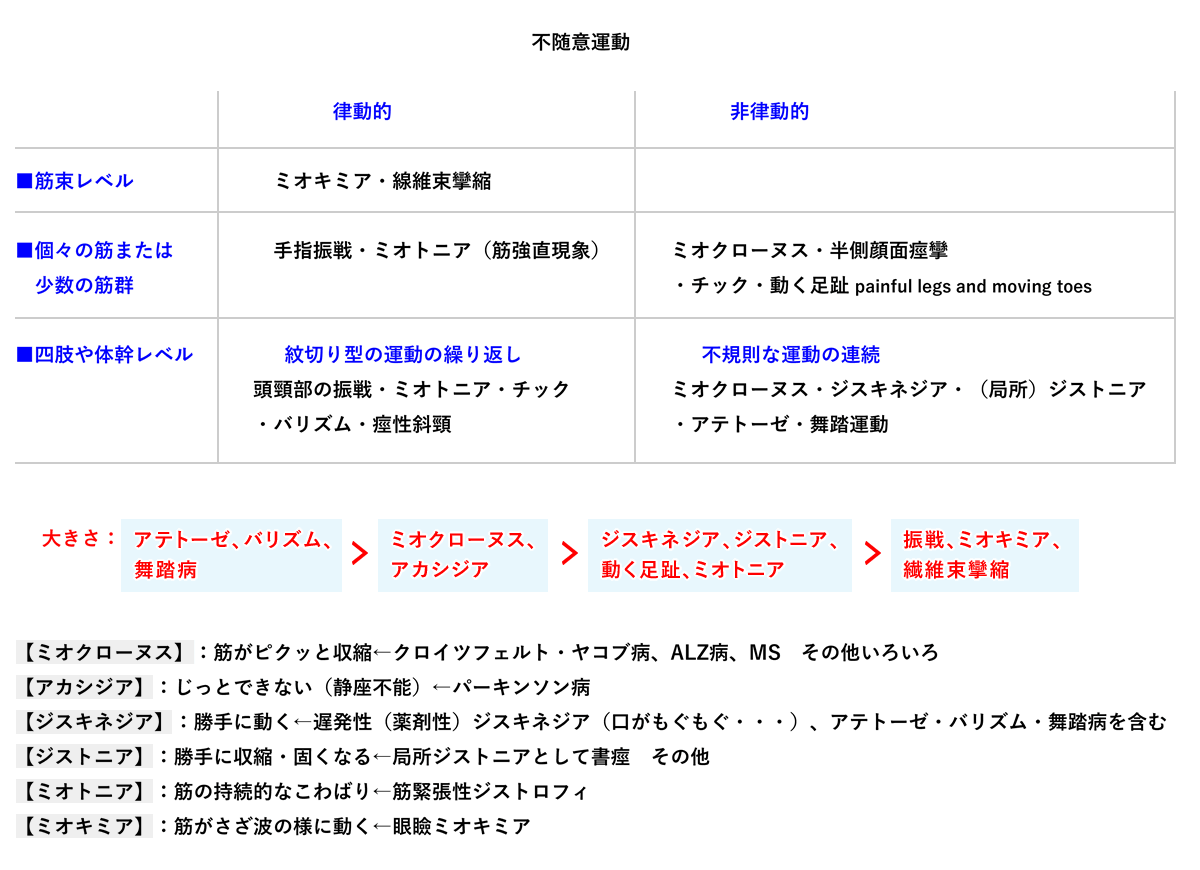
不随意運動について
不随意運動について、詳しくは本HPの別のコーナーに述べていますのでご覧ください。
要約すると、不随意運動を運動の大きさにより次のように区別すると理解しやすくなります(あくまでも私見であることをお断りします)。
| アテトーゼ バリズム 舞踏病 |
> | ミオクローヌス アカシジア |
> | ジスキネジア ジストニア 動く足趾 ミオトニア |
> | 振戦 ミオキミア 線維束攣縮 |
*線維束攣縮は末梢性ニューロパティにより起こります
私見ですが、ジスキネジアとジストニアの違いは必ずしも明確ではありません。
ジスキネジアは身体の一部の周期的に繰り返す不随意運動(口をもぶもぐ動かすなど)であり、ジストニアは持続的な緊張(書痙などの局所ジストニア)と理解しているのですが、臨床診断は異なることがあります。
発作性にジストニアやアテトーゼが出現する不随意運動症は発作性ジスキネジアと総称されるなど、なかなか理解しがたいところがあります。
SAH後に起こった貧乏揺すりのような下肢の不随意運動がジストニアと診断されたこともあります。狭義にはジスキネジアは薬剤性に起こる遅発性の不随意運動と理解しているのですが、広義にはジスキネジアとジストニアはほぼ同一視される可能性があります。
代表的な視床と大脳基底核に関係した神経内科の疾患
代表的な視床と大脳基底核に関係した神経内科の疾患は次の通りです。
| 疾患名 | ❶頻度 | ❷障害部位 | ❸経過 | ❹特徴 |
|---|---|---|---|---|
| パーキンソン病 | 表2へ | 表3へ | 表4へ | 表5へ |
| 進行性核上性麻痺 | ||||
| 大脳皮質基底核変性症 | ||||
| 特発性基底核石灰化症 | ||||
| ハンチントン病 | ||||
| 神経有棘赤血球症 |
(表1)
次に、これらの疾患を ❶頻度 ❷障害部位 ❸経過 ❹特徴 の4つに分けてまとめました。
❶頻度
| 疾患名 | ❶頻度 |
|---|---|
| パーキンソン病 | 10万人あたり100~150人 60歳以上では100人に1人 |
| 進行性核上性麻痺 | 10万人あたり10~20人 男性に多い |
| 大脳皮質基底核変性症 | 10万人に2人? |
| 特発性基底核石灰化症 | 約200名が登録されるが 実際にはその数倍と推定 |
| ハンチントン病 | わが国では0.7人/10万人 欧米の1/10 |
| 神経有棘赤血球症 | 全国で約100人 |
❷障害部位
| 疾患名 | ❷障害部位 |
|---|---|
| パーキンソン病 | 中脳の黒質のドパミン神経細胞減少 |
| 進行性核上性麻痺 | 大脳基底核、脳幹、小脳の神経細胞脱落 |
| 大脳皮質基底核変性症 |
|
| 特発性基底核石灰化症 |
|
| ハンチントン病 |
|
| 神経有棘赤血球症 |
|
❸経過
| 疾患名 | ❸経過 |
|---|---|
| パーキンソン病 | 緩徐 |
| 進行性核上性麻痺 | 進行早い |
| 大脳皮質基底核変性症 | 緩徐進行 |
| 特発性基底核石灰化症 | 年単位でゆっくり進行する可能性 |
| ハンチントン病 |
|
| 神経有棘赤血球症 | 30歳くらいからいつのまにか始まり、ゆっくり進行 |
❹特徴
| 疾患名 | ❹特徴 |
|---|---|
| パーキンソン病 |
|
| 進行性核上性麻痺 |
|
| 大脳皮質基底核変性症 |
|
| 特発性基底核石灰化症 |
|
| ハンチントン病 |
|
| 神経有棘赤血球症 |
|
疾患と神経的な障害部位
最後に、それぞれの疾患と神経的な障害部位とを表にまとめました。
あくまでも私見であることをお断りします。
| 疾患名 | 障害部位 | ||||||
|---|---|---|---|---|---|---|---|
| 大脳 皮質 |
大脳 基底 核 |
視床 | 小脳 | 中脳 ・橋 |
延髄 | 脊髄 | |
| パーキンソン病 | ● 黒質 |
||||||
| 進行性核上性麻痺 | ● | ● | ● | ● | |||
| 大脳皮質基底核変性症 | ● | ● | ● | ||||
| 特発性基底核石灰化症 | ● | ● | |||||
| ハンチントン病 | ● | ● | |||||
| 神経有棘赤血球症 | ● | ● | |||||